Vaccinationer är en av de viktigaste åtgärderna för att förhindra och minska spridningen av smittsamma sjukdomar. En begränsad smittspridning kan även minska behovet av antibiotika. Förutom ett personligt skydd är vaccinationer en folkhälsoinsats för allas bästa. En hög anslutning till programmen är därför viktigt och bygger på befolkningens tillit till organisationen och vaccinerna. Framgångarna har varit påtagliga. Många barnsjukdomar har kraftigt reducerats. Smittkoppor har till och med kunnat utrotas.
Regleringen av vaccinationsprogram
Regeringen fattar beslut om vilka sjukdomar som omfattas av nationella vaccinationsprogram. Där ingår det allmänna barnvaccinationsprogrammet och det riktade (särskilda) vaccinationsprogrammet för personer som ingår i riskgrupper (inkluderar idag pneumokockinfektion och tuberkulos). Regioner och kommuner ska svara för kostnaden. De vaccinationer som ingår ska erbjudas den enskilde kostnadsfritt.
Sedan sommaren 2022 finns ett regionalt beslut i Halland om att alla personer oavsett ålder som anses ha otillräckligt skydd enligt Folkhälsomyndighetens rekommendationer för vaccination ska erbjudas kostnadsfri vaccination mot mässling, röda hund, difteri, stelkramp, polio och kikhosta. För mer information om beslutet, se Vaccinationer – Egenavgift hälsovård (Gula Taxan) Region Halland i Avgiftshandboken.
Ordinationsrätt
Läkare är behöriga att ordinera och förskriva alla läkemedel för vaccination. Sjuksköterskor som genomgått specialistutbildning till distriktssköterska eller inom hälso- och sjukvård för barn- och ungdom har rätt att ordinera vacciner enligt några namngivna vaccinationsprogram och rekommendationer. En sjuksköterska som har genomgått annan vaccinationsutbildning kan få ordinationsrätt för vissa vaccin till vuxna enligt föreskriften. I de fallen ansvarar verksamhetschef för att bedömning görs om utbildningen uppfyller kraven.
Läs mer om behörighet för sjuksköterskor att ordinera i Socialstyrelsens föreskrifter HSLF-FS 2018:43.
För Region Hallands hantering av sjuksköterskors behörighet att ordinera vaccin, se den regionala rutinen Behörighet för sjuksköterskor att ordinera läkemedel för vaccination.
Några vaccinbegrepp
Vacciner kan delas in i två huvudgrupper efter sin verkningsmekanism:
Vaccin med levande försvagade virus eller bakterier stimulerar till immunrespons som liknar den vid naturlig infektion, med god antikroppsbildning och cellulär immunitet. Sådana är MPR-, BCG-, varicella-, gula febern-, rotavirus-, oralt tyfoid- och nasalt influensavaccin. Levande försvagade vaccin behöver ingen tillsats av adjuvans.
Levande försvagade vaccin ska som regel inte ges till personer med nedsatt immunförsvar då det kan ge upphov till allvarlig sjukdom.
Vaccin med avdödade, inaktiverade smittämnen innehåller hela eller delar av avdödade mikroorganismer. Exempel är DTP (difteri, stelkramp, kikhosta), polio, Hib, pneumokocker, TBE, HPV, hepatit B och mRNA-vaccin mot covid-19. Vid tillförsel av dessa vacciner kan ingen förökning av smittämnet ske i kroppen. Till vaccinet tillsätts som regel ett adjuvans (oftast aluminiumföreningar) för att stimulera immunsystemet. Avdödade vacciner kräver oftast upprepade doser för ett långvarigt och gott skydd.
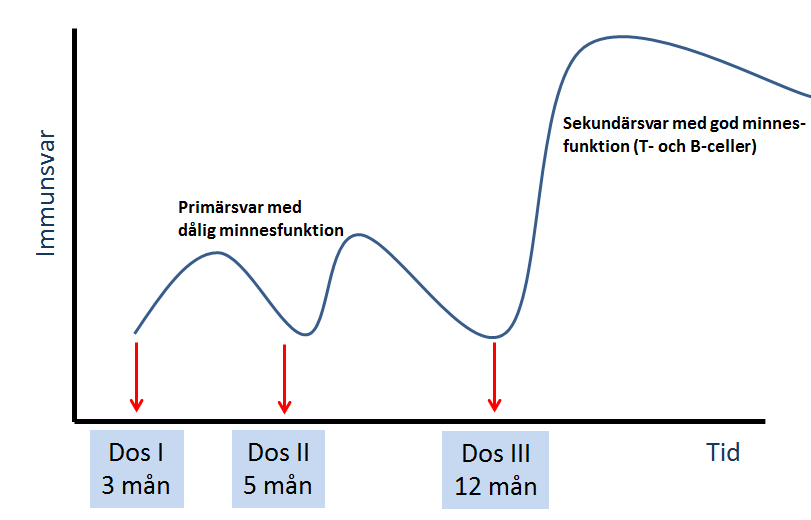
Grundvaccination innebär en eller flera doser som ger ett primärt svar, men sämre immunologiskt minne. För att åstadkomma ett gott och långvarigt skydd behövs påfyllnadsdoser.
Exempel: I barnvaccinationsprogrammet ges DTP-Polio-Hib-Hepatit B-vaccin vid tre och fem månaders ålder som grundvaccination. En första påfyllnadsdos ges vid tolv månaders ålder (se Figur 23.1).
Samvaccination, interaktioner och intervall
Om flera vaccinationer ges vid samma tillfälle används olika vaccinationsställen.
Vilka vacciner kan kombineras?
Som regel gäller:
- Flera levande vacciner kan ges samtidigt eller med minst fyra veckors mellanrum.
- Avdödade vacciner kan ges oberoende av när andra vacciner ges.
- Fluenz (levande vaccin mot influensa som ges nasalt) samt rotavirusvaccin (levande peroralt) kan ges oberoende av när andra vacciner ges, inklusive andra levande vacciner.
- Efter blodtransfusion bör det, om möjligt, gå tre månader innan levande vaccin ges. Blod kan innehålla antikroppar som försvagar effekten av levande vaccin. Efter behandling med immunoglobuliner kan antikroppssvar efter vaccination med levande vaccin utebli under ännu längre tid. I dessa fall bör man rådgöra med behandlande läkare.
- Efter BCG-vaccination ska det gå tre månader innan annat vaccin ges i samma arm.
- PPD går bra att sätta samtidigt med MPR. Då PPD-reaktionen tillfälligt kan försvagas av MPR-vaccinet bör det annars gå sex veckor efter MPR innan PPD sätts.
- Hyposensibilisering: Det bör gå minst en vecka mellan vaccination och hyposensibilisering. Vaccination kan genomföras oberoende av pågående behandling med oral immunterapi vid exempelvis pollenallergi.
- Schemat för respektive vaccin ska följas i möjligaste mån. Om intervallet mellan doserna blir för kort finns risk för sämre immunsvar. Om intervallen blir längre leder detta som regel inte till ett försämrat skydd på lång sikt och man behöver vanligen inte börja om vaccinationsserien. Däremot kan ett långt intervall mellan doser i en vaccinationsserie innebära sämre skydd under perioden innan uppföljande dos ges.
- Nyligen godkända vaccin bör inte ges tillsammans med andra vacciner, för att undvika oklarhet kring biverkningar. Det är lämpligt att låta det gå minst sju dagar mellan vaccinationerna.
- Vid samvaccination bör man alltid beakta att biverkningarna av respektive vaccin, oavsett vaccintyp, kan adderas och sammanfalla i tid. Detta saknar oftast betydelse, men kan vara viktigt att beakta vid vaccination av sköra individer och gravida som är känsliga för exempelvis feberreaktioner. Att samvaccinera med mer än två vaccin rekommenderas generellt inte till gravida eller sköra individer.
Biverkningar
I det närmaste alla barn i Halland har fått samtliga erbjudna vaccindoser vid två års ålder och allvarliga biverkningar är synnerligen ovanliga. De avdödade vaccinerna som ingår i allmänna barnvaccinationsprogrammet ger ofta milda lokala biverkningar i form av rodnad, svullnad, ömhet och feber som brukar debutera inom 1–2 dygn. Biverkningar efter levande vaccin brukar däremot debutera senare. Efter ex. MPR kan en mild sjukdomsbild med mässlingsliknande utslag ses efter 7–14 dagar. Denna vaccinreaktion är inte smittsam.
All hälso- och sjukvårdspersonal är skyldig att rapportera misstankar om vaccinbiverkningar till Läkemedelsverket (LV), även de som uppträder i ett senare skede. Även privatpersoner kan anmäla en misstänkt biverkan direkt till LV. Detta är extra viktigt för nya vacciner. Rapportering av misstänkta biverkningar görs via e-tjänsten Rapportera misstänkta biverkningar på Läkemedelsverkets webbplats.
Allergier och beredskap
Läkare och sjuksköterskor som ansvarar för vaccination ska ta reda på om personen tidigare haft symtom på överkänslighet, i så fall mot vilka ämnen, och förvissa sig om att inga kontraindikationer föreligger. Läkarnärvaro krävs vid vaccination av personer som har ökad risk för anafylaktisk reaktion. Alla som vaccinerar ska ha beredskap för att hantera akuta tillstånd såsom allergisk reaktion. Sannolikheten för en akut reaktion vid vaccination är ytterst liten.
Äggallergi
Spår av äggprotein kan finnas i vaccin mot MPR, TBE, influensa och Gula febern.
Alla äggallergiska barn och ungdomar bör vaccineras enligt gängse rutiner på BVC, inom Elevhälsan och på vaccinationsmottagning med två undantag:
- Vid influensavaccination bör barn och ungdomar som har en aktuell äggallergi som krävt vård inneliggande på sjukhus, på grund av anafylaxi mot ägg, vaccineras på mottagning med anafylaxikompetens.
- Barn och ungdomar med äggallergi som ska vaccineras mot Gula febern bör alltid bedömas av allergikunnig läkare innan vaccination.
För vuxna med anamnes på äggallergi finns riktlinjer från Svenska infektionsläkarföreningen gällande vaccinationer, se länk nedan.
Länkar
- Barnläkarföreningen: Vaccination vid allergisk sjukdom (2024).
- Rikshandboken: Vaccinationer vid särskilda tillstånd och sjukdomar – Se avsnitt Allergi mot ägg under Vaccination vid allergisk sjukdom.
- Svenska infektionsläkarföreningen: Riktlinje för vaccination av vuxna vid anamnes på äggallergi.
- Socialstyrelsen om att förebygga och ha beredskap för att behandla vissa överkänslighetsreaktioner (SOSFS 1999:16).
- Rikshandboken: Anafylaxi på BVC.
Vaccination vid immundefekt och immunsuppression
Sjukdomar som kan medföra nedsatt immunförsvar innefattar bland annat hematologiska maligniteter, hiv och medfödd immunbrist. Behandlingar som är immunsupprimerande är t.ex. cytostatika, biologiska läkemedel, läkemedel som ges efter transplantation och steroidbehandling (Barn: ≥ 0,25 mg prednisolon per kg/dag, Vuxna: ≥ 15 mg prednisolon per dag i minst en månad).
Generellt gäller följande för vaccinationer och immunsuppressiv behandling:
- Levande vacciner är som regel kontraindicerade vid immunsuppression.
- Inför uppstart av immunsuppressiv behandling ska behandlande läkare göra en bedömning avseende tidigare vaccinationer och behov av komplettering. Barnvaccinationsprogrammet och allmänna vaccinationsråd inför resor ska följas, med undantag för levande vaccin.
- Kompletterande vaccination bör göras innan immunsuppression startas. Om levande vaccin ska ges bör immunsuppressiv behandling inte starta förrän efter fyra veckor.
- Avdödade vacciner kan ges men har ibland sämre effekt om de ges under pågående immunsuppression. Indikationen att vaccinera är dock extra stark för dessa patienter. Rådgör med behandlande läkare om optimal tidpunkt för vaccination.
- Närstående till immunsupprimerad rekommenderas vissa vaccinationer för att minska exposition, t.ex. mot influensa och varicella.
Vaccination inför/efter splenektomi
För vaccination av vuxna mot meningokocker inför och efter splenektomi, se avsnittet Meningokocker i delkapitel Vacciner mot sjukdomar (bokstavsordning).
För rekommendationer om pneumokockvaccination av patienter med aspleni eller hypospleni, se avsnittet Pneumokocker i delkapitel Vacciner mot sjukdomar (bokstavsordning).
För Svenska Infektionsläkarföreningens rekommendationer kring vaccination av splenektomerad patient, se även Riktlinjer för vaccination av vuxna inför och efter splenektomi.
Vaccinationer vid graviditet och amning
Vaccination av gravid eller ammande
Grundregeln för vaccination under graviditet bör vara att den alltid ska föregås av en noggrann avvägning av nytta kontra risk. Levande vacciner är kontraindicerade vid graviditet. MPR och vaccin mot gula febern ska inte heller ges en månad före planerad graviditet.
Riskerna vid vaccination är generellt små och gravida har inte större benägenhet att reagera med biverkningar jämfört med icke-gravida. Vaccinationer som inte behövs för tillfället kan med fördel ges efter graviditet istället. Det finns dock vissa vaccinationer som är särskilt viktiga att ta just under graviditet, såsom influensa och kikhosta.
Kikhostevaccination under graviditet ges i syfte att skydda det nyfödda barnet och rekommenderas från graviditetsvecka 16. Se avsnitt Kikhosta i delkapitel Vacciner mot sjukdomar (i bokstavsordning).
Vaccination mot influensa rekommenderas till gravida för att skydda mot svår sjukdom. Vaccinet rekommenderas efter graviditetsvecka 12. Om annan medicinsk riskfaktor föreligger bör kvinnan vaccineras tidigare under graviditeten, se avsnitt Influensa i delkapitel Vacciner mot sjukdomar (bokstavsordning).
Vaccin mot RS-virus som är godkänt för gravida i syfte att skydda det nyfödda barnet mot RS-virusinfektion finns. Ännu finns inga rekommendationer om vaccination av gravida i Sverige.
Mångårigt använda och väl utprövade vacciner mot tetanus, difteri och polio anses ofarligt att ge vid graviditet. Det gäller även vaccin mot hepatit A – en infektion där gravida löper ökad risk för allvarlig sjukdom.
För mer information om vaccination under graviditet, se avsnittet om vaccinationer på INFPREG – Kunskapscentrum för infektioner under graviditet och Folkhälsomyndighetens information Skydd mot infektioner genom vaccination under graviditet.
Amning utgör så gott som aldrig hinder för vaccination. Ett undantag är vaccin mot gula febern som inte bör ges till ammande kvinnor.
Vaccination av barn som exponerats för immunmodulerande läkemedel under graviditet/amning
Barn till mödrar med immunmodulerande behandling under graviditeten och/eller amning ska i normalfallet inte vaccineras med levande vaccin de första levnadsmånaderna tills barnets immunförsvar inte längre är påverkat. Se Rikshandboken: Vägledning för vaccination med levande försvagat vaccin, av barn som under graviditeten eller vid amning exponerats för immunmodulerande läkemedel.
Vid vaccination av barn som exponerats för immunmodulerande läkemedel ges levande vaccin (mot t.ex. rotavirus, tuberkulos, mässling) först efter en dokumenterad individuell läkarbedömning. Bedömningen görs av läkaren på BVC.
Kapitlet utarbetat av Terapigrupp Vaccinationer.