Parenteral nutrition (PN) innebär att man tillför näring direkt till blodbanan genom en venkateter som kan läggas i en perifer eller central ven. Endast ett fåtal patienter behöver få hela sitt näringsbehov på detta sätt, d.v.s. genom total parenteral nutrition (TPN).
I livets absolut sista tid gagnas patienten inte av PN, det kan till och med vara skadligt för patienten och sänka livskvaliteten.
Ansvarsfördelning
Patientansvarig läkare ordinerar lämplig parenteral näringslösning, gärna i samråd med dietist. Ordinationen innefattar energinivå, val av lösning, mängd i ml, infusionshastighet, eventuella tillsatser samt om PN ska ges i perifer eller central infart.
Dietist bedömer nutritionsbehandling och föreslår lämplig parenteral nutrition samt ansvarar tillsammans med läkare för uppföljning.
Indikation
Patienter där peroral/enteral nutrition inte är möjlig eller patienter som inte täcker sitt energi-, näringsbehov med peroral/enteral nutrition.
Behandling med PN påbörjas när patienten är cirkulatoriskt stabil och har en tillfredsställande urinproduktion. Kan initieras både i sluten- och öppenvård Parenteral nutrition i hemmet.
Viktigt att beakta patientens ståndpunkt avseende behandling samt förväntad prognos. Detta ska dokumenteras i journal.
Försiktighet ska iakttas vid risk för refeeding syndrome, se delkapitel Refeeding syndrome (RFS).
Kontraindikation
- Se FASS, till exempel vid svår organsvikt eller känd överkänslighet mot fisk-, ägg-, soja- eller jordnötsprotein.
- Överväg etiska aspekter med hänsyn till prognos, se rutin Etiska aspekter vid tillförsel av näring via PEG/sond eller parenteral tillförsel (intern länk).
Administrationsvägar
PN kan ges antingen via perifer eller central ven. Samtliga lösningar kan ges i central ven mer i perifera infarter måste man ge lösning som är avsedd för perifer infusion för att undvika komplikationer..
Perifera infarter
För en kortare tillfällig behandling med PN används perifer venkateter (PVK). Välj lösningar avsedda för perifer infusion. Observera att risken för komplikationer i perifera kärl ökar med tiden som kärlen exponeras/infusionstiden. För skötsel och hygien av PVK, se Perifer venkateter i Vårdhandboken.
I slutenvård är perifer långtidskateter (midline) är ett alternativ till PVK för en behandlingstid upp till 30 dagar.
Centrala infarter
Till patienter med svåråtkomliga perifera kärl eller då behov av PN förutses till längre tid används central venkateter (CVK). Vid långtidsanvändning, överväg subkutan venport eller PICC-line. För skötsel och hygien, se avsnittet Infusion, administration och hygien i Vårdhandboken.
Val av lämplig infusionslösning
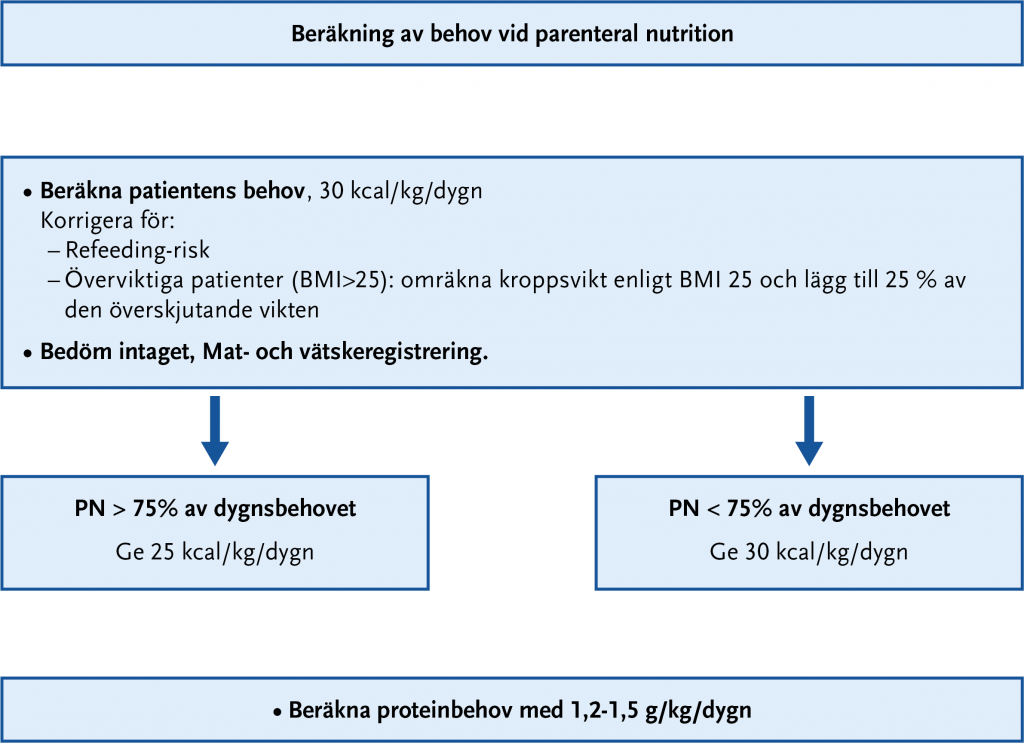
Infusionslösning väljs utifrån patientens energi-, protein-, närings- och vätskebehov. Se Figur 24.7 för beräkning av behov vid parenteral nutrition.
Bedömning av energibehov
- Energitillförsel till patienter med undernäring eller risk för undernäring, se delkapitel Refeeding syndrome (RFS).
- Om PN beräknas täcka 75 % eller mer av patientens energibehov, beräkna det totala energibehovet något lägre än vid peroralt och enteralt intag för att undvika överdosering. Patientens vikt i kg x 25 kcal/dygn.
- Om PN utgör mindre än 75 % av patientens energibehov beräkna det totala energibehovet utifrån patientens vikt i kg x 30 kcal/dygn.
- Energitillförsel till patienter med övervikt (BMI > 25) beräknas genom att omräkna kroppsvikten enligt följande: den kroppsvikt patienten har vid motsvarande BMI 25 + 25 % av den överskjutande vikten.
Vätskebehov
- Normalt vätskebehov: 30 ml/kg/dygn.
- Korrigera vid behov för förluster. Exempelvis via stomier, kräkningar och diarréer. Se Kirurgklinikens vårdriktlinje Ileostomi höga flöden (intern länk). Följ vätskebalans!
- Vätskerestriktion kan förekomma vid exempelvis hjärtsvikt eller njurinsufficiens.
- Vätsketillförsel till patienter med övervikt (BMI > 25) beräknas genom att omräkna kroppsvikten enligt följande: den kroppsvikt patienten har vid motsvarande BMI 25.
Uppstart
- Vid vissa tillstånd till exempel undernäring är det högre risk för komplikationer och PN måste startas upp långsamt, se delkapitel Refeeding syndrome (RFS).
- För patienter utan risk för refeeding syndrome: starta med 15 kcal/kg/dygn dag ett, vid god tolerans öka till beräknat energibehov dag två.
Läkemedel
Standardiserade PN-lösningar förekommer i olika blandningar och storlekar anpassade till energibehov och infart. Upphandlade produkter i Region Halland är SmofKabiven, SmofKabiven Perifer och SmofKabiven extra Nitrogen. I första hand rekommenderas SmofKabiven eller SmofKabiven Perifer. Vid behov av aminosyrarika lösningar rekommenderas SmofKabiven extra Nitrogen (ingår inte i läkemedelsförmånen).
Tillsatser
- Tillsatser av spårämnen (Addaven), vatten- (Soluvit) och fettlösliga vitaminer (Vitalipid) ska ges vid parenteral nutrition och bör tillsättas omedelbart före infusionen startar.
- Vid dialys ges Addaven och Vitalipid antingen med nedsatt dos (1 gång/vecka) eller uppehåll.
Infusionshastighet
- Maximal rekommenderad infusionshastighet varierar mellan olika parenterala näringslösningar, se Hjälpredan från Fresenius Kabi för specifik information om respektive produkt. Infusionstiden beror på volym, koncentration och patientens tillstånd och vikt.
- Maximal hängtid för en infusionspåse är 24 h.
Kontroller/uppföljning
Alla patienter ska ha en individuell uppföljning avseende provtagning. För uppstart i hemmet, se vårdriktlinjen Uppstart av parenteral nutrition i hemmet.
Allmänna förberedelser inför start av PN
- Vikt, P-glukos, P-Natrium, P-Kalium, P-Kreatinin, P-Triglycerider och leverstatus tas före start.
- Ta P-Magnesium och P-fosfat vid risk för refeeding syndrome.
Uppföljande monitorering de första dagarna
- P-glukos x 2/dag.
- Vikt, P-Natrium, P-Kalium, P-Kreatinin dagligen.
- Vid risk för refeeding syndrome tas även P-Magnesium och P-Fosfat dagligen.
- Leverstatus tas efter 3–5 dagar.
Långtidsuppföljning
- Vikt 1 gång/vecka.
- Följande prover bör kontrolleras efter 1–2 veckor och kan därefter successivt glesas ut till var tredje månad: P-Glukos, B-Hb, P-CRP, P-Albumin, P-Kreatinin, P-Natrium, P-Kalium, P-Kalcium, P-Magnesium, P-Fosfat, P-Bilirubin, P-ALP, P-ASAT, P-ALAT.
- Ytterligare prover 1 gång/år: P-Ferritin, P-Vitamin B12, P-Folat, P-25OH Vitamin D, P-Urea, P-Standardbikarbonat.
Nutritionsuppföljning
- Beräkning av det totala energi- och näringsintaget (oral, EN och PN).
- Bedömning av energi- och näringsbehovet.
Klinisk undersökning
- Hjärt- och lungfunktion.
- Inspektion av infarter.
- Munhälsa.
Komplikationer
Det är viktigt att vara uppmärksam på och följa upp eventuella komplikationer vid tillförsel av parenteral nutrition. Komplikationer som kan uppstå är främst relaterade till infusionshastighet samt volym och sammansättning av näringslösningen. Allergi- och överkänslighetsreaktioner är ovanliga, men kan förekomma. Se Tabell 24.9 för möjliga orsaker och åtgärder vid olika komplikationer. För patienter med diabetes behövs ofta samverkan mellan ansvarig läkare, endokrinolog och dietist.
Tabell 24.9
| Potentiella komplikationer vid parenteral näringstillförsel med möjliga orsaker och förslag på åtgärder. | ||
| Komplikation | Möjlig orsak | Åtgärd |
| Hyperglykemi | För hög glukostillförsel | Minska glukosbelastningen |
| För snabb tillförsel | Sänk hastigheten | |
| Insulinresistens | Överväg insulin | |
| Illamående | Uteslut annan orsak än PN | |
| För snabb tillförsel | Sänk hastigheten | |
| För stor energimängd och/eller aminosyror | Sänk energinivån och/eller aminosyrainnehåll | |
| Dehydrering | Korrigera vätskebalansen | |
| Förhöjda levervärden | Uteslut annan orsak än PN | |
För stor mängd glukos
För hög energinivå |
Sänk energinivå och hastighet | |
| För stor mängd LCT-fett | Ev. byte till näringslösning med lägre andel sojaolja (max 1 g/kg/dag) eller byt till näringslösning med fiskolja | |
| Långvarig tarmvila | Om möjligt, ge samtidigt peroral/enteral tillförsel | |
| Kontinuerlig infusion | Ge PN cykliskt, det vill säga enbart dag/natt, undvik kontinuerligt | |
| Förhöjda ureavärden | Uteslut annan orsak än PN, exempelvis njursvikt eller katabolism | |
| Hög tillförsel av aminosyror | Minska tillförseln av aminosyror | |
| Hyper-triglyceridemi* | För snabb tillförsel | Reducera infusionshastigheten |
| Nedsatt fettelimination | Reducera fettillförsel | |
| Feber | Infektion vid infartsstället | Byt infartsstället |
| För hög infusionshastighet | Reducera infusionshastigheten | |
| För stor mängd energi | Minska mängden energi | |
| Snabb viktökning
> 0,5 kg/dygn eller > 1,5 kg/vecka** |
Refeeding syndrome | Se delkapitel Refeeding syndrome (RFS) inkl. tillhörande Figur 24.3 för omhändertagande |
| För hög infusionshastighet | Reducera infusionshastighet | |
| För stor mängd energi | Reducera mängden energi | |
| För stor mängd vätska | Reducera mängden vätska | |
* Triglycerider kontrolleras tidigast 4 timmar efter avslutad infusion.
** Vid dehydrering kan snabb viktökning ske på grund av återställande av vätskebalans. |
||
Kapitlet utarbetat av Terapigrupp Vätsketerapi och nutritionsbehandling.