Inledning
Bronkobstruktiva symtom i någon form förekommer i samband med luftvägsinfektioner hos cirka 20–30 % av barn under 2 år. Barn med obstruktiva besvär tidigt i livet har en ökad risk för astma upp i vuxenålder, även om majoriteten blir besvärsfria på sikt.
Astma drabbar cirka 5–7 % av barn i tidig skolålder och cirka 8–10 % av ungdomar i tonåren. Astma är vanligt hos barn med allergisk läggning och astmabesvären hos dessa barn är oftast kopplade till barnets allergi.
Grunden för de nu gällande råden är Läkemedelsverkets behandlingsrekommendationer för Astma hos barn och vuxna (2023).
Huvudbudskap
- Astma är ingen enhetlig sjukdom och kan variera över såväl kort som lång tid.
- Modern astmabehandling har medfört att mycket få patienter behöver sjukhusvård.
- God monitorering av astma är nödvändig.
Generella mål för underhållsbehandling
- Symtomfrihet. Barnet ska klara vardagsaktiviteter utan besvär och sova lugnt utan astma eller hosta.
- Stabil lungfunktion.
- Inga störande biverkningar av behandlingen.
- Generellt inget behov av symtomatisk behandling, men det kan accepteras vid kraftig ansträngning, luftvägsinfektion eller ofrivillig kontakt med ämnen som barnet inte tål.
Astma och obstruktiv bronkit kan kliniskt inte skiljas åt.
Remisser
- Barn < 7 år med uttalade/svårbehandlade besvär eller behov av kontinuerlig steroidbehandling.
- Alla barn som inte svarar på adekvat behandling eller har svår astma som kräver steg 4 eller 5 av respektive åldersgrupps behandlingstrappa enligt nedan (Figur 3.1 – Figur 3.3).
Mottagningar finns i Kungsbacka, Varberg, Falkenberg och Halmstad. Remittera till närmaste barnmottagning,
Diagnos
Barn yngre än 3 år:
- Vid tredje obstruktiva bronkiten oavsett vilket sätt den utlöses på, till exempel infektion, allergenprovokation, ospecifika agens och/eller vid ansträngning.
- Vid första obstruktiviteten – om barnet har eksem och/eller födoämnesallergi.
Barn äldre än 3 år:
- Diagnosen astma ställs redan vid första obstruktiva attacken.
Underhållsbehandling
Behandling av astma bygger på fyra ben: fysisk aktivitet, kunskap om sjukdomen, att undvika försämrande faktorer samt läkemedel.
1. Fysisk aktivitet
Regelbunden pulshöjande aktivitet. Tänk på att uppvärmning kan vara ett sätt att minska risken för ansträngningsutlösta besvär.
2. Kunskap om sjukdomen
Förtrogenhet med bakomliggande sjukdomsmekanismer för att öka följsamhet.
3. Undvika försämrande faktorer
Försämrande faktorer kan vara alla former av rökning (även passiv), övervikt, rinit, reflux, irritanter, olika allergener och stress.
4. Läkemedel
Astma är i grunden en inflammatorisk sjukdom. Luftrörsvidgande läkemedel kan behövas för att lindra symtomen, men har dock ingen effekt på inflammationen. Behandlingen går därför ut på att dämpa inflammationen i luftvägarna med inhalationssteroid eller leukotrienagonist.
Behandling av astma hos barn utgår från ålder och hur allvarliga besvär barnet har. Behandlingstrappa för barn i åldern 0–5 år i Figur 3.1. För barn i åldern 6–11 år, se Figur 3.2. För ålder 12 år och äldre, se Figur 3.3. Tänk på att behandlingsbehovet kan förändras över tid och att det är möjligt att både trappa upp och ner behandlingen.
Vid behov av att ändra inhalationssteroid som bas i behandlingen, t.ex. vid övergång till ett rekommenderat preparat, kan Tabell 3.2 som beskriver låg, medelhög respektive hög dos för olika substanser i olika åldersgrupper vara ett stöd. Det är dock viktigt att veta att tabellen ej beskriver ekvipotens och att en behandlingsförändring kräver uppföljning för att försäkra sig om att astman är stabil.
Gemensamma hänvisningar i nedanstående figurer:
*Överväg remiss till specialistmottagning.
**Använd startförpackning vid nyinsättning av montelukast och utvärdera effekten efter en månad, då en del patienter inte svarar på behandlingen. Var observant på biverkningar som buksmärtor och psykiska symtom som ex. mardrömmar. För magsmärtor kan långsammare insättning eller halvering av dosen hjälpa. För mardrömmar kan dosering på morgon vara en lösning. Vid allvarligare psykiska symtom bör montelukast sättas ut.
***Vid förskrivning av Seretide mite 25 µg/50 µg eller Salmeterol/Fluticasone 25 µg/125 µg till barn < 4 år bör OBS skrivas i doseringsanvisningen på receptet.
****Vid förskrivning av Flutiform 125 µg till barn < 12 år bör OBS skrivas i doseringsanvisningen på receptet.
Behandlingstrappa barn 0–5 år
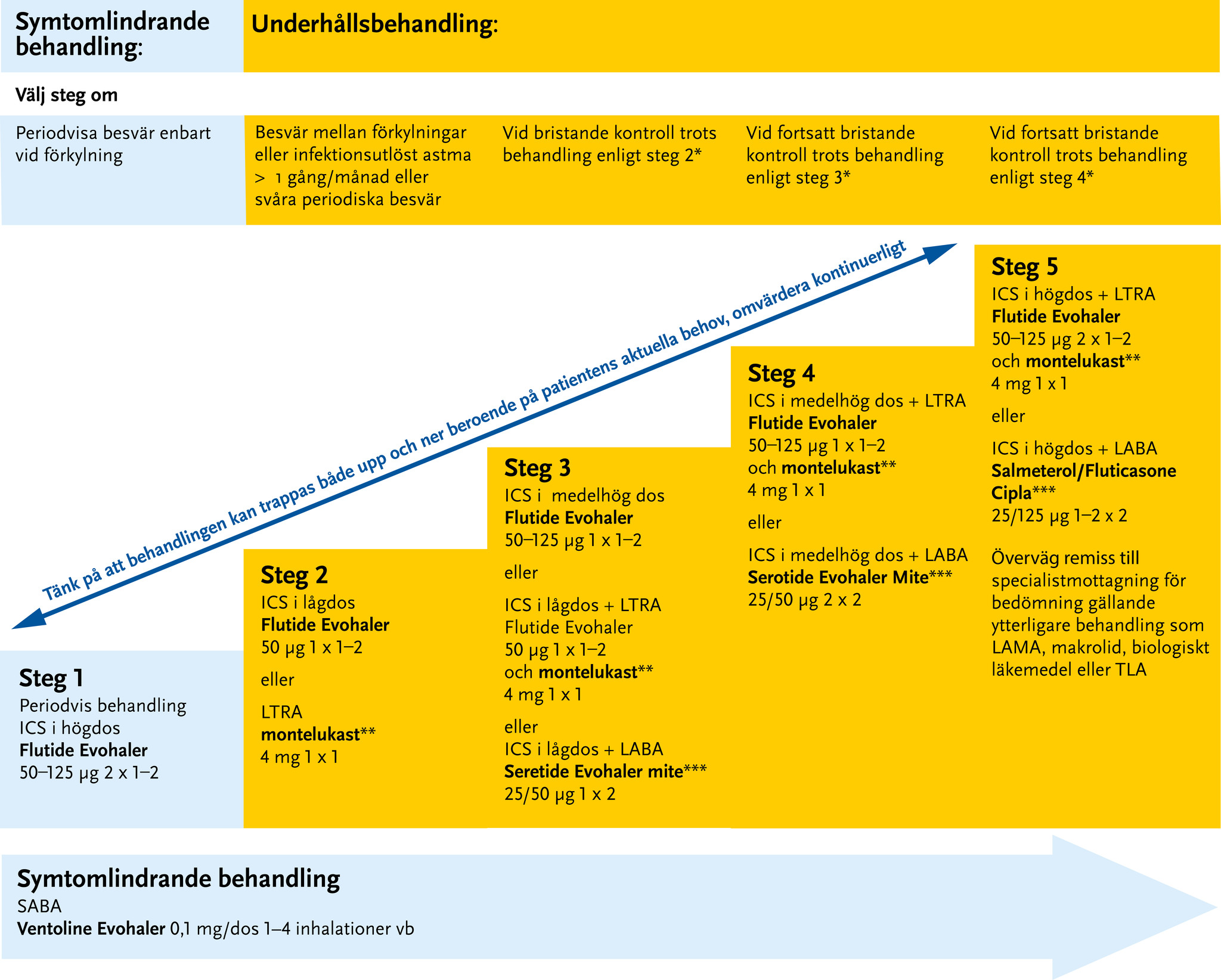
Inledningen av behandlingstrappan inriktas på symtomlindrande behandling för att från steg 2 även inkludera underhållsbehandling som ska ske kontinuerligt. Vid akuta episoder svarar förskolebarn bra på kortverkande beta-2-receptoragonist (SABA) givet med spray och spacer. Vid återkommande besvär bör inhalationssteroid (ICS) provas. Montelukast är en leukotrienantagonist (LTRA) som kan vara ett alternativ till lågdos-ICS eller ett tillägg vid svårare besvär.
Behandlingstrappa barn 6–11 år
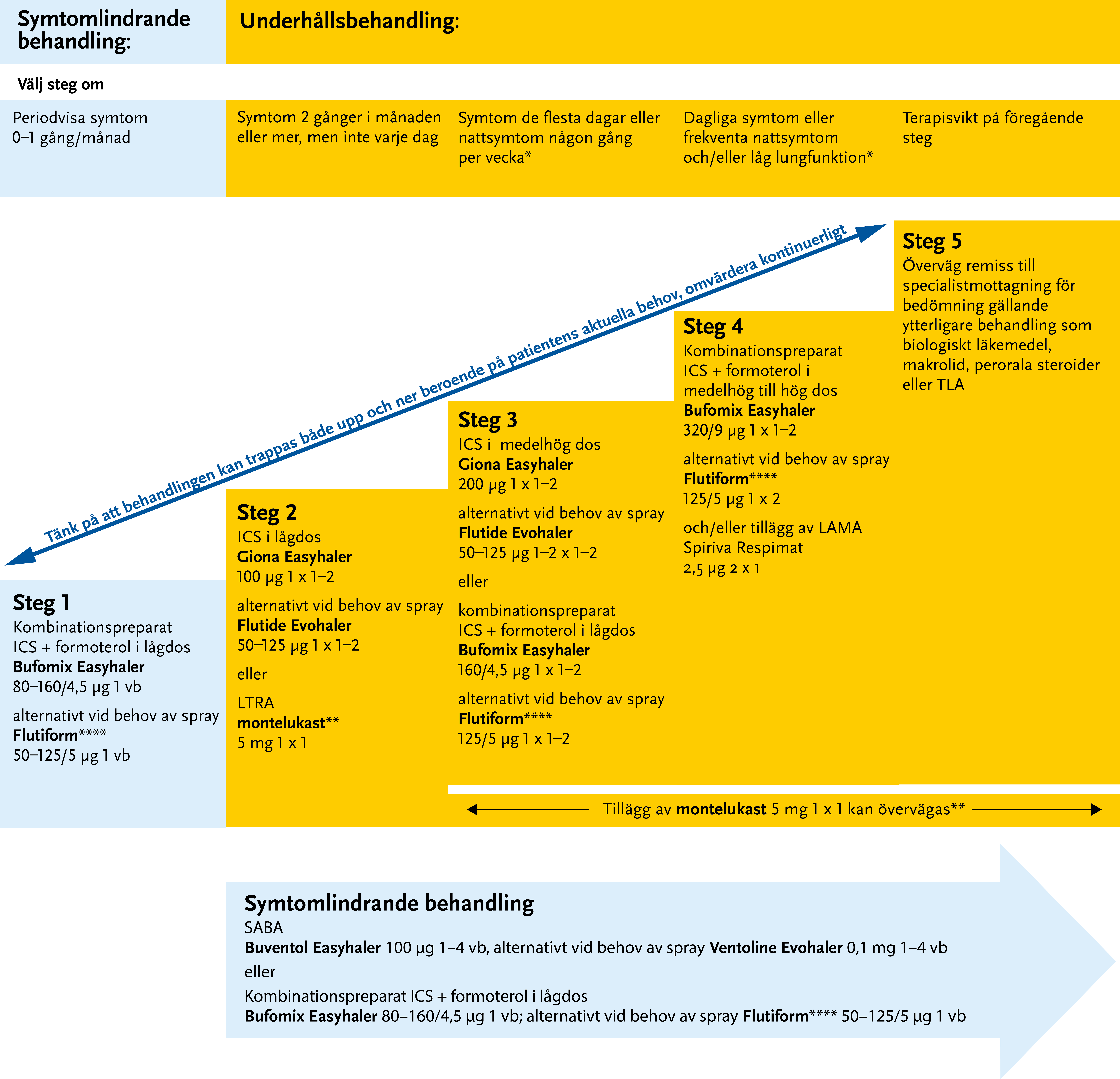
Inledningen av behandlingstrappan inriktas på symtomlindrande behandling för att från steg 2 även inkludera underhållsbehandling som ska ske kontinuerligt. Astmabehandling bör inte ske med enbart luftrörsvidgande mediciner vid behov. Grunden i den farmakologiska behandlingen i behandlingstrappans samtliga steg bör därför bestå av läkemedel som kan dämpa inflammationen: inhalationssteroid (ICS) eller leukotrienantagonist (LTRA). Montelukast är en leukotrienantagonist (LTRA) som kan vara ett alternativ till lågdos-ICS eller ett tillägg vid svårare besvär. Även tillägg av långverkande antikolinergika (LAMA) kan vara relevant. Kortverkande beta-2-receptoragonist (SABA) kan vara ett alternativ som symtomlindrande läkemedel som komplement till den inflammationsdämpande behandlingen i steg 2–5.
Behandlingstrappa barn 12–18 år
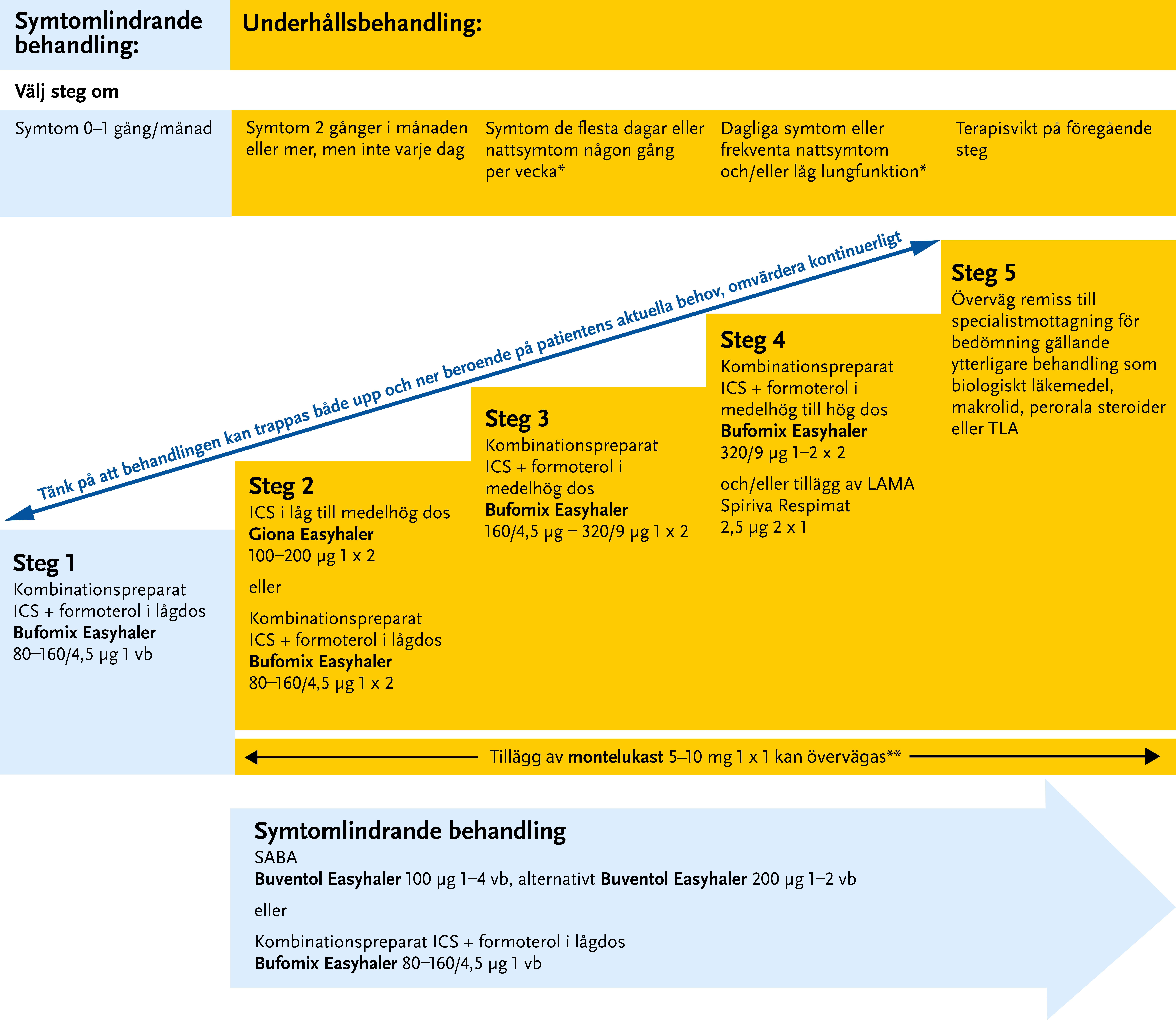
Inledningen av behandlingstrappan inriktas på symtomlindrande behandling för att från steg 2 även inkludera underhållsbehandling som ska ske kontinuerligt. Astmabehandling bör inte ske med enbart luftrörsvidgande mediciner vid behov. Grunden i den farmakologiska behandlingen i behandlingstrappans samtliga steg bör därför bestå av läkemedel som kan dämpa inflammationen: inhalationssteroid (ICS) eller leukotrienantagonist (LTRA). Montelukast är en leukotrienantagonist (LTRA) som kan vara ett alternativ till lågdos-ICS eller ett tillägg vid svårare besvär. Även tillägg av långverkande antikolinergika (LAMA) kan vara relevant. Kortverkande beta-2-receptoragonist (SABA) kan vara ett alternativ som symtomlindrande läkemedel som komplement till den inflammationsdämpande behandlingen i steg 2–5.
Risk för systemeffekter finns och en ökad observans på längdtillväxt och tillväxthastighet är viktigt, uppföljning minst 1–2 gånger per år. OBS! Använd tillväxtkurvan i Cosmic. Dosen av inhalationssteroid ska hållas så låg som möjligt.
Vägledning vid terapibyte mellan substanser
Tabell 3.2 nedan beskriver inte dosekvivalens utan är förslag på den totala dygnsdosen för olika ICS utifrån information i produktresuméer. Vid terapibyte från en substans till en annan kan tabellen vara en vägledning men eftersom bytet kan innebära en skillnad i potens så krävs uppföljning och eventuellt dosjustering.
Tabell 3.2
| 1Budesonid i kombination med formoterol.
2 Ex. Innovair har extrafina partiklar, Beclomet Easyhaler har standardpartiklar. 3Den lägre dosen (62,5 μg) endast i kombination med indakaterol. 4Endast tillgänglig i fast kombination med vilanterol. 5Budesonid i kombination med formoterol i sprayform har endast KOL som godkänd indikation. Tabellen bygger på Läkemedelsverkets behandlingsrekommendationer för Astma hos barn och vuxna (2023) och GINA (2025). |
||||
| Dygnsdoser för befintliga inhalationssteroider och inhalationssystem hos barn | ||||
| Beredningsform och aktiv substans | Låg dos | Medelhög dos | Hög dos | |
| Ålder 0–5 år | ||||
| Spray | ||||
| Beklometasondipropionat | 50–100 µg | > 100–200 µg | > 200 µg | |
| Budesonid1 | 100–200 µg | > 200–400 µg | > 400 µg | |
| Flutikasonpropionat | 50–100 µg | > 100–250 µg | > 250 µg | |
| Ålder 6–11 år | ||||
| Pulver | ||||
| Beklometasondipropionat (standardpartiklar2) | > 200–500 µg | > 500–1000 µg | > 1000 µg | |
| Budesonid | 100–200 µg | > 200–400 µg | > 400 µg | |
| Flutikasonpropionat | 50–100 µg | > 100–250 µg | > 250 µg | |
| Mometason3 | 62,5–100 µg | > 100–200 µg | > 200 µg | |
| Spray | ||||
| Beklometasondipropionat | 50–100 µg | > 100–200 µg | > 200 µg | |
| Budesonid1 | 100–200 µg | > 200–400 µg | > 400 µg | |
| Flutikasonpropionat | 50–100 µg | > 100–250 µg | > 250 µg | |
| Ålder > 11 år | ||||
| Pulver | ||||
| Beklometasondipropionat (extrafina partiklar2) | 100–200 µg | > 200–400 µg | > 400 µg | |
| Beklometasondipropionat (standardpartiklar2) | 200–500 µg | > 500–1000 µg | > 1000 µg | |
| Budesonid | 200–400 µg | > 400–800 µg | > 800 µg | |
| Flutikasonfuroat4 | 92 µg | ≥ 184 µg | ||
| Flutikasonpropionat | 100–250 µg | > 250–500 µg | > 500 µg | |
| Mometason3 | 62,5–200 µg | > 200–400 µg | > 400 µg | |
| Spray | ||||
| Beklometasondipropionat | 100–200 µg | > 200–400 µg | > 400 µg | |
| Budesonid5 | 200–400 µg | > 400–800 µg | > 800 µg | |
| Ciklesonid | 80–160 µg | > 160–320 µg | > 320 µg | |
| Flutikasonpropionat | 100–250 µg | > 250–500 µg | > 500 µg | |
Alla patienter ska ha provat ordinerat inhalationshjälpmedel innan det förskrivs!
Alla patienter ska också ha en skriftlig behandlingsplan, se t.ex. Astma vid förkylning hos små barn – Egenvårdsplan respektive Astma – Behandlingsplan från Barn- och Ungdomskliniken (interna länkar).
Tänk på att det är stora skillnader mellan de olika produkterna avseende inhalationsmotstånd, hantering, räkneverk med mera.
En översikt av de inhalatorer som finns tillgängliga på svenska marknaden hittas i dokumentet Inhalationsläkemedel december 2025 (PDF sammanställd av terapigrupp Allergi, Astma och KOL).
Filmer med tydliga instruktioner för de flesta inhalatortyper finns på Janusinfo eller medicininstruktioner.se (under rubriken Astma).
Leukotrienreceptorantagonister
Monelukast (Singulair) är den enda godkända leukotrienreceptorantagonisten. Intermittent behandling har inget vetenskapligt stöd, men kontinuerlig behandling kan eventuellt ersätta lågdos ICS hos barn upp till 11 års ålder eller fungera som en tilläggsbehandling i samtliga grupper, se behandlingstrappor i Figur 3.1–3.3.
Använd startförpackning vid nyinsättning och utvärdera effekten efter en månad, då en del patienter inte svarar på behandlingen.
Var observant på biverkningar som buksmärtor och psykiska symtom som t.ex. mardrömmar. För magsmärtor kan långsammare insättning eller halvering av dosen hjälpa. För mardrömmar kan dosering på morgon vara en lösning. Vid övriga psykiska symtom bör montelukast sättas ut.
Hjälpmedelsval vid inhalationsbehandling
Inhalationsspray ska alltid ges i inhalationskammare.
Prova att plocka bort masken från 3–4 års ålder. Ventoline Evohaler och Flutide Evohaler är lämpliga preparat som passar till inhalationskammare.
Från tidigast 6 års ålder kan barn lära sig att använda pulverinhalator men ofta dröjer det till 8–10 års ålder. Det är viktigt att försäkra sig om att barnet klarar inhalationstekniken korrekt.
Noggrann instruktion måste ges och inhalationskammaren demonstreras för föräldrarna om det ska fungera. Behandlingsplan ska fyllas i och lämnas vid behandling. Verksamheter inom Region Hallands egen regi kan använda Astma vid förkylning hos små barn – Egenvårdsplan från Barn- och Ungdomskliniken (intern länk). Denna innehåller även ett blad med patientinformation kring användningen av inhalationskammaren.
För hemmabruk rekommenderas Optichamber Diamond som är en bra andningsbehållare som kan förskrivas och som passar till alla inhalationssprayer. Observera att denna rengörs endast genom handdisk och ska inte maskindiskas.
För flerpatientsbruk på vårdenhet krävs en andningsbehållare som kan rengöras i diskdesinfektor och då rekommenderas Vortex.
Instruktionsfilm samt bruksanvisning för inhalationskammare finns på medicininstruktioner.se.
En översikt över Terapigruppens rekommendation andningsbehållare finns i separat dokument (pdf, översyn december 2025).
Kontroll av inhalationstekniken är mycket viktig, ska göras vid varje besök!
Akutbehandling
Inhalationsbehandling sker i första hand med andningsbehållare. Först när detta testats används nebulisator.
Att använda andningsbehållare vid akutbehandling ger också en ökad trygghet till att det är en effektiv behandling även i hemmet och ger dessutom ett inlärningstillfälle för föräldrarna.
En översikt över Terapigruppens rekommendation andningsbehållare finns i separat dokument (pdf, översyn december 2025).
Inhalation med nebulisator förutsätter tättslutande mask eller munstycke. Behandling ska i allmänhet ske enligt: cirka 1 minuts aktiv inhalation, utvärdera effekt, upprepa vid behov.
- Samtliga nedanstående nebuliseringslösningar kan blandas med varandra.
- Ipratropium kan användas som tillägg till salbutamol oavsett ålder.
OBS! Se Barn- och ungdomsklinikens vårdriktlinje Astma och obstruktivitet – Akutbehandling och läkemedel (intern länk) för information om astmabehandling, inhalationsteknik m.m.
Luftrörsvidgande behandling
Inhalationsspray i andningsbehållare
Salbutamol (Ventoline Evohaler), ipratropiumbromid (Atrovent).
- Salbutamol ges i puffar á 0,1 mg som basbehandling.
- Ipratropiumbromid ges i puffar á 20 µg som tilläggsbehandling.
Aktuellt vid milda till måttliga besvär och otillräcklig effekt av salbutamol.
Kan vid akutbehandling ges i alla åldrar.
Välj antal puffar efter besvärsgrad.
| Salbutamol | Ipratropiumbromid |
| ≤ 2 år: 4 puffar, 5 andetag/puff. | ≤ 2 år 2–4 puffar, 5 andetag/puff. |
| > 2 år: 6 puffar, 2 andetag/puff. | > 2 år 4 puffar, 2 andetag/puff. |
| > 6 år: 8 puffar, 2 andetag/puff. |
OBS! Aldrig mer än en puff åt gången i andningsbehållaren.
Utvärdera resultatet efter 15 minuter och upprepa vid behov under sammanlagt en timme.
Nebulisering
(Späd med NaCl eller blanda lösningar till 2–4 ml, beroende på nebulisator)
Salbutamol
≤ 20 kg 2,5 mg salbutamol (Ventoline 1 mg/ml, 2,5 ml).
> 20 kg 5 mg salbutamol (Ventoline 2 mg/ml, 2,5 ml).
Inhalera hela mängden, dosen kan upprepas var 15–20 minut första timmen, sedan cirka var tredje timme.
Adrenalin (inj lösning 1 mg/ml)
≤ 2 år 1 ml adrenalin, späd med 1 ml NaCl 9 mg/ml.
> 2 år 2 ml adrenalin (utan NaCl).
Inhalera hela mängden, dosen kan upprepas efter 20–30 minuter
Ipratropiumbromid
< 12 år 0,25 mg ipratropiumbromid (Atrovent 0,25 mg/ml, 1 ml) blandas med NaCl till minst 2 ml. Kan även blandas med 1 ml salbutamol (Ventoline) eller 1 ml adrenalin.
≥ 12 år 0,5 mg ipratropiumbromid (Atrovent 0,25 mg/ml, 2 ml) kan blandas med 1 ml salbutamol (Ventoline) eller 1 ml adrenalin.
Inhalation med ipratropiumbromid kan upprepas var 20 minut första timmen. Därefter var 6:e timme, kan ges tätare vid behov.
Inflammationsdämpande behandling
I första hand rekommenderas inhalationssteroider i spray och inte peroral behandling.
Inhalationsspray i andningsbehållare
Steroid i högdos – flutikason (Flutide Evohaler) 125 µg 4–6 puffar i andningsbehållare.
Peroralt
Betametason (Betapred, tablett 0,5 mg) 3–5 mg upplösta i lite vatten, ges lämpligen som engångsdos.
Den kliniska effekten är inte märkbar förrän efter en till två timmar. Risk för systemeffekter med upprepade korta kurer av orala steroider måste beaktas.
Kapitlet utarbetat av Terapigrupp Allergi, astma och KOL.