Den avgörande etiologiska faktorn till KOL är rökning. Idag är 6 % av den halländska befolkningen rökare och majoriteten av rökare utvecklar KOL om de blir tillräckligt gamla. Prevalens av KOL i den vuxna befolkningen är omkring 8–10 %.
KOL är en sjukdom som karaktäriseras av bestående respiratoriska symtom och begränsningar i luftflödet. Dessa beror på luftvägs- och/eller alveolära abnormaliteter vanligtvis orsakade av betydande exponering för skadliga partiklar eller gaser.
Vid KOL finns förändringar i små luftvägar, ledande till förträngning (obstruktivitet), och varierande grad av emfysemutveckling. Ibland förekommer även kronisk bronkit. Obstruktiviteten är ofta progredierande och aldrig helt reversibel. Medicinering har därför aldrig samma goda effekt som vid astma. En viss reversibilitet förekommer dock ofta. Akutbehandling av obstruktiviteten är samma som vid akut astma.
Diagnos
- Klinisk bild förenlig med KOL.
- FEV1/FEV6-mätare (t.ex. Vitalograph COPD-6) kan med fördel användas som ett screeningverktyg för bedömning om man behöver gå vidare med spirometri. Vid värde < 0,73 bokas spirometri.
- Spirometri med obstruktivitet (FEV1/VC < 0,70) efter reversibilitetstest.
- Obstruktionen är kronisk, det vill säga att lungfunktionen aldrig blir normal.
- Observera att det finns andra sjukdomar med liknande spirometriresultat.
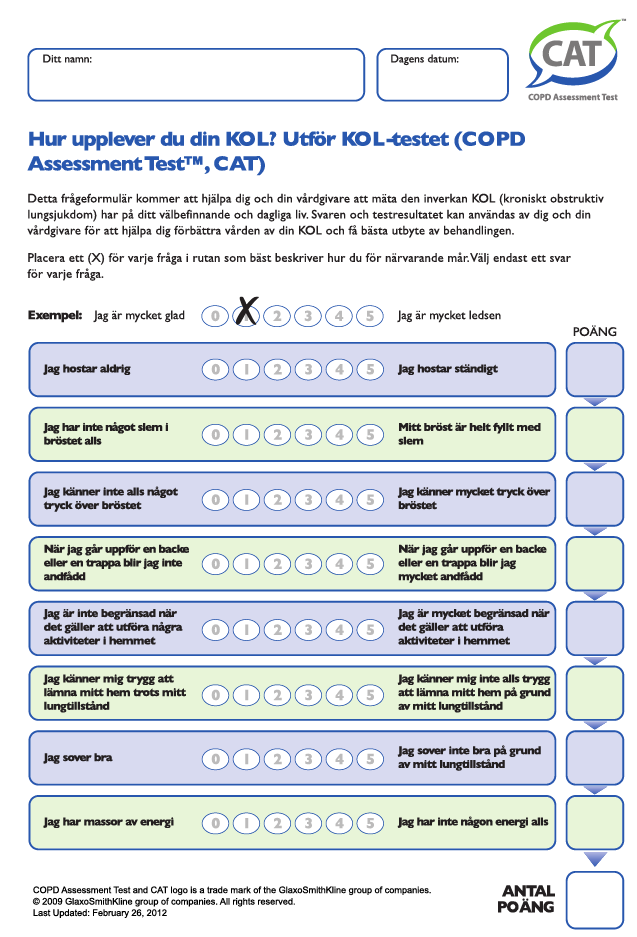
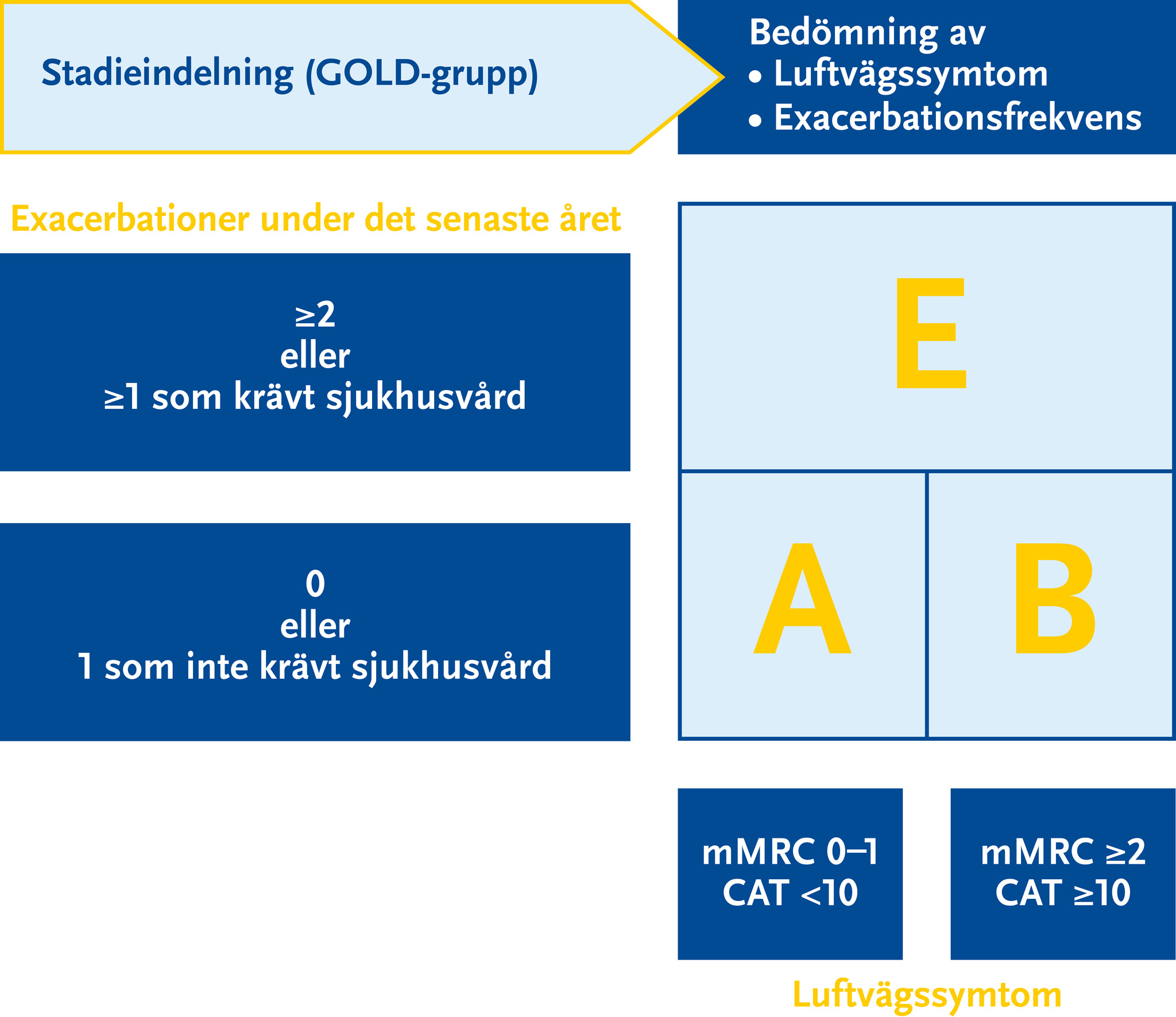
- Symtomvärdering ska göras med utvärderingsformulär, CAT (COPD Assessment Test), se Figur 3.6, och mMRC-skalan (modified Medical Research Council scale), se Figur 3.7.
- Kartlägg förekomst av exacerbationer och kronisk bronkit med slemhosta.
- Vid förekomst av excerbationer, kontrollera eosinofiler i lugnt skede (ej i samband med excerbation). Gränsen 0,3 är riktvärde för mer aktiv behandling.

Stadieindelning
När diagnosen är ställd indelas patienterna efter både lungfunktionsinskränkning och symtomgrad.
- Lungfunktionsinskränkning:
Stadium 1: FEV1 80 % eller mer av förväntat; Stadium 2: FEV1 50–79 % av förväntat; Stadium 3: FEV1 30–49 % av förväntat; Stadium 4: FEV1 <30 % av förväntat. Detta är värden efter bronkdilatation (15 min efter dubbeldos SABA).
- Symtomgrad (GOLD-grupp):
Se Figur 3.8. Skattas utifrån antal exacerbationer under senaste året samt symtomvärdering med CAT (Figur 3.6) och/eller mMRC (Figur 3.7).
För patienter där en stor skillnad föreligger mellan upplevd symtomnivå och uppmätt lungfunktionsinskränkning behövs ytterligare bedömning.
Icke-farmakologisk behandling vid KOL
Icke-farmakologisk behandling är grunden i underhållsbehandlingen av KOL medan syftet med den farmakologisk behandling med luftrörsvidgande främst är att reducera symtom, förbättra livskvalitet och minska antalet exacerbationer.
Den enda behandlingen som påtagligt påverkar prognosen är rökstopp.
Fysisk aktivitet är en grundpelare i behandlingen och påverkar funktionsnivån mer än vad medicinsk behandling gör.
Rökavvänjning
Vid KOL är rökstopp den enda verkligt effektiva behandlingen. Resultat visar entydigt att patienter som slutar röka har en mer gynnsam lungfunktionsutveckling än patienter som fortsätter att röka. Hos patienter med stort nikotinbegär ökar en tids behandling med nikotinsubstitution patientens chans att förbli rökfri. Behandling med övriga läkemedel som är andrahandsval vid rökavvänjning kan också vara aktuellt. Se även delkapitel Rökavvänjning.
Elimination
En minskad exponering för irriterande ämnen i hem och arbetsmiljö, t.ex. passiv rökexponering, vissa kemikalier och färger, kan vara till nytta vid KOL. Byte av arbetsuppgifter kan bli aktuellt om inte åtgärder på arbetsplatsen kan minska exponeringen.
Fysisk aktivitet
Fysisk träning har en dokumenterad effekt vid KOL. Det är en grundpelare i behandlingen och påverkar funktionsnivån mer än vad medicinsk behandling gör. Det är viktigt att patienterna får kompetent handledning av t.ex. en sjukgymnast vid val av träningsmetod. Se kapitel Prevention och behandling vid ohälsosamma levnadsvanor, Fysisk aktivitet för mer information.
Vid stadium 2 eller sämre kan det vara av värde att erbjuda andningsträning med PEP (positive expiratory pressure). Erbjud kontakt med fysioterapeut.
Nutrition
Vissa patienter med KOL har problem med undernäring och viktminskning. Detta ger en sämre prognos och patienter med dessa problem behöver kostråd och eventuellt kontakt med dietist. Det är viktigt att följa BMI över tid.
Bedömning av risk för undernäring vid KOL kan göras enligt Tabell 3.7 nedan, baserad på det verktyg för bedömning av risk för undernäring som beskrivs i Läkemedelsverkets behandlingsrekommendation Kroniskt obstruktiv lungsjukdom (KOL) (2023).
Överväg alltid remiss till dietist vid BMI < 22.
Tabell 3.7
| Verktyg för bedömning av risk för undernäring i samband med KOL | |
1. Hur har din viktutveckling sett ut under de senaste månaderna?
|
Jag har gått upp i vikt (0 p).
Oförändrad (0 p).
Jag har gått ned i vikt (1 p). |
| 2. Hur är din aptit? | God (0 p).
Varken god eller dålig (0 p).
Dålig (1 p). |
3. BMI (Body Mass Index)
Vikt och längd bör mätas i samband med riskbedömningen. |
BMI > 25 (0 p).
BMI 22–25 (1 p).
BMI < 22 (2 p). |
| 4. Summera totalpoäng. | |
Värdering
0–1 p Ej risk för undernäring.
2–4 p Risk för undernäring. Patienten är i behov av kvalificerad nutritionsutredning. |
|
| Verktyget följer Figur 2 i Läkemedelsverkets behandlingsrekommendation Kroniskt obstruktiv lungsjukdom (KOL) (2023). | |
ADL
Patienter med svår KOL har ofta ett behov av hjälpmedel och ADL-träning. Kontakt med arbetsterapeut är ofta önskvärd i dessa fall.
Vaccination
Alla KOL-patienter rekommenderas vaccination mot covid-19 enligt gällande plan.
Alla KOL-patienter rekommenderas årlig influensavaccination. Vaccinationen tillhandahålls avgiftsfritt för patienten.
Alla KOL-patienter bedöms ha ökad risk för allvarlig pneumokockinfektion och rekommenderas därför pneumokockvaccination med Prevenar 20 (20-valent konjugatvaccin; PCV20). Detta tillhandahålls avgiftsfritt för patienten. För KOL-patienten som är vaccinerade med Pneumovax (23-valent polysackaridvaccin; PPV23) enligt tidigare rekommendation ges påfyllnadsdos med PCV20 när minst fem år har gått sedan senaste vaccinationstillfället. Behovet av ytterligare påfyllnadsdoser efter PCV20 är ännu inte säkerställt.
Folkhälsomyndigheten rekommenderar att KOL-patienter från 60 år vaccineras mot RS-virus. Tillgång och tillgänglighet för aktuella vaccin är i dagsläget oklart. Vaccinen är dessutom föremål för nationellt ordnat införande där rekommendationen till regionerna är att avvakta med att finansiera vaccination med de aktuella vaccinen. I dagsläget får patienten själv bekosta vaccination mot RS-virus, och vaccination erbjuds endast via privata vaccinationsmottagningar. Långtidsskyddet efter vaccination är ännu okänd, och det är oklart när en påfyllnadsdos kan behövas.
För mer om aktuella vaccinationer se avsnitten om influensa och pneumokocker i kapitel Vacciner, Vacciner mot sjukdomar i bokstavsordning samt sidan Vaccination mot covid-19 på Vårdgivarwebben.
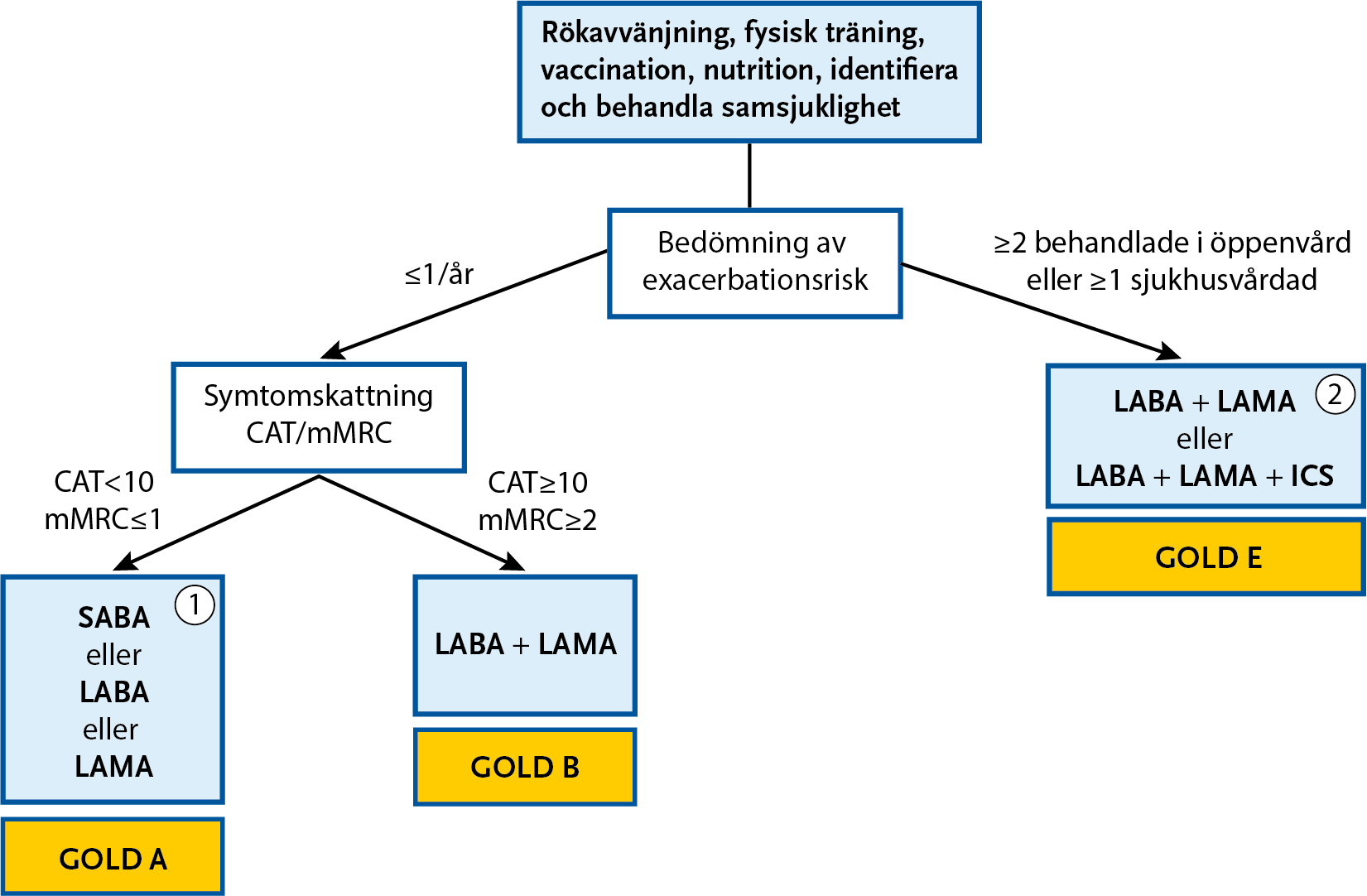
Behandlingsalgoritm
Läkemedel kan påverka symtom, livskvalitet och exacerbationsfrekvens. Val av behandling görs utifrån exacerbationer, symtom och lungfunktion (se Figur 3.9 för behandlingsalgoritm).
Det finns en överbehandling med ICS (inhalationssteroid) till KOL-patienter i Halland.
ICS är bara aktuellt vid förekomst av exacerbationer, alltså för grupp E i Figur 3.9.
Se över behandlingen av dina KOL-patienter om det kan vara aktuellt att sätta ut deras ICS!
Vid utsättningsförsök kontrollera symtom och eosinofiler efter 8 veckor.
Observera att risken för pneumoni ökar vid steroidbehandling av KOL.
Använd aldrig kontinuerlig peroral steroidbehandling vid KOL.
Generella anvisningar
- En skriftlig behandlingsplan bör upprättas.
- Alla patienter ska ha tillgång till snabbverkande bronkdilaterare i form av kortverkande beta-2-agonist (SABA) eller i andra hand snabbverkande långverkande beta-2-agonist (LABA), det vill säga formoterol, för behandling av tillfälliga symtom (se Figur 3.9 samt Tabell 3.8).
- Alla insatta eller förändrade behandlingar måste följas upp och utvärderas. Utsättningsförsök kan ge besked om behandlingsnytta.
- Överväg alltid differentialdiagnoser.
- KOL-patienter har ofta samsjuklighet, tänk särskilt på hjärtsvikt och anemi.
- Nebulisationsutrustning (t.ex. Pari eller Aiolos) är sällan aktuellt vid KOL. Om det är aktuellt ska den ordineras och utprovas av lungläkare/allergolog. Denna typ av utrustning kan i de allra flesta fall ersättas med andningsbehållare som Optichamber Diamond i kombination med inhalationsspray.
Val av läkemedel
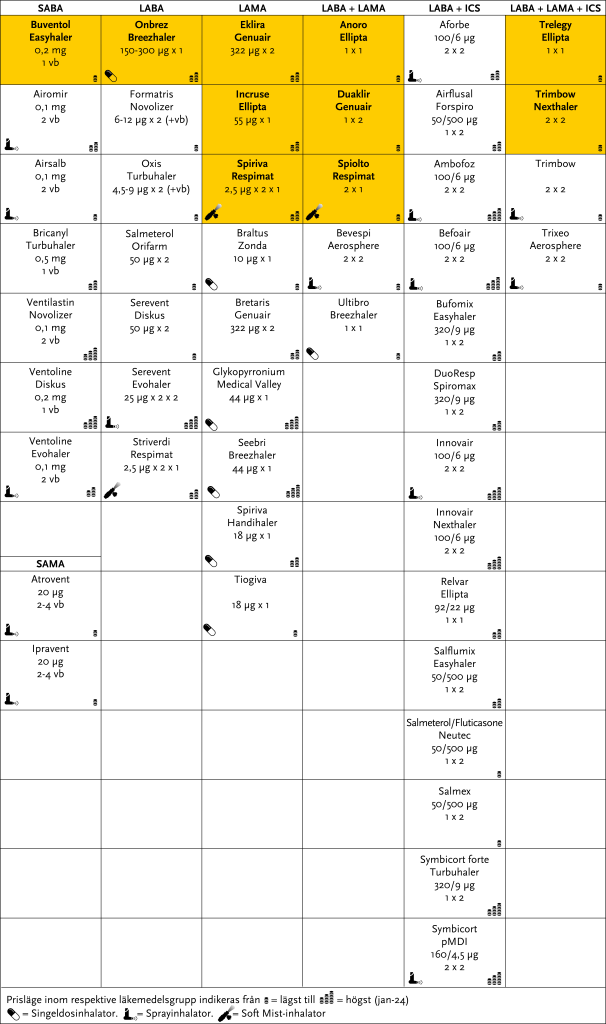
Vid nyinsättning eller behov av att förändra befintlig terapi, utgå från rekommenderade preparat enligt Tabell 3.8 eller se Rekommenderade läkemedel Allergi, Astma och KOL. OBS! En förutsättning för en god behandling av KOL är att patienten kan använda inhalationshjälpmedlet. Utgå därför från patientens preferenser och förmåga vid val av preparat och inhalationshjälpmedel.
Inhalationsteknik och användning av inhalationshjälpmedel måste läras ut och fortlöpande kontrolleras. Använd placeboinhalatorer för att underlätta patientens val och för att förenkla instruktionerna.
En översikt av de inhalatorer som finns tillgängliga på svenska marknaden finns i terapigruppens sammanställning Inhalationsläkemedel december 2025 (PDF, sammanställd av Terapigrupp Allergi, Astma och KOL).
Filmer med tydliga instruktioner för de flesta inhalatortyper finns på sidan Inhalera rätt – Janusinfo eller medicininstruktioner.se (under rubriken KOL).
Viktiga ställningstaganden att göra vid val av läkemedel
1. Bedöm patientens förmåga att hantera olika inhalatorer:
-
- Flerdosinhalatorer är ofta att föredra framför singeldosinhalatorer (
 ) ur användarvänlighetssynvinkel.
) ur användarvänlighetssynvinkel. - Sprayinhalatorer (
 ) bör användas tillsammans med andningsbehållare (spacer). Rekommenderad andningsbehållare för bruk i hemmet är Optichamber Diamond och förstahandsval av SABA i denna är Ventoline Evohaler. Vid behov av trippelbehandling i andningsbehållare är Trixeo Aerosphere rekommenderat eftersom den som första sprayinhalator innehåller en drivgas som ger ett koldioxidavtryck som är jämförbart med en pulverinhalator.
) bör användas tillsammans med andningsbehållare (spacer). Rekommenderad andningsbehållare för bruk i hemmet är Optichamber Diamond och förstahandsval av SABA i denna är Ventoline Evohaler. Vid behov av trippelbehandling i andningsbehållare är Trixeo Aerosphere rekommenderat eftersom den som första sprayinhalator innehåller en drivgas som ger ett koldioxidavtryck som är jämförbart med en pulverinhalator. - Soft mist-inhalatorer (SMI;
 ) kan vara ett alternativ till patienter med lägre inspiratorisk kraft och är ett bättre miljöval än sprayinhalatorer då de inte innehåller drivgas. Detta gäller särskilt vid förskrivning av refillförpackningar, se mer information i miljöruta nedan.
) kan vara ett alternativ till patienter med lägre inspiratorisk kraft och är ett bättre miljöval än sprayinhalatorer då de inte innehåller drivgas. Detta gäller särskilt vid förskrivning av refillförpackningar, se mer information i miljöruta nedan. - Handhavande underlättas om patienten har samma inhalatortyp för olika läkemedel. Ta därför hänsyn till sortimentsbredd vid insättning.
- Flerdosinhalatorer är ofta att föredra framför singeldosinhalatorer (
2. Ta hänsyn till aktuellt prisläge ( ![]() –
– ![]() ).
).
Tabell 3.8
Doser för samtliga inhalationspreparat med indikationen KOL.
Preparat som ingår i reklistan listas först inom respektive grupp och är markerade med fet stil och gul/orangea rutor. |
Kriterier för rekommendation av inhalationspreparat
I första hand tas hänsyn till preparatens effekt. Om effekten bedöms likvärdig ges prioritet för enkelt handhavande, pulver framför spray och flerdos- framför singeldosinhalator. Dessutom vägs pris, miljöaspekter och sortimentsbredd in.
Miljöpåverkan av inhalatorer
När det gäller inhalationsläkemedel finns det några specifika miljöpåverkande faktorer att ta hänsyn till.
- Spray med drivgas av typen HFC påverkar miljön betydligt mer än pulverinhalatorer. I princip alla sprayinhalatorer innehåller idag drivgaser i form av så kallade hydrofluorkarboner (HFC). Dessa är kraftfulla växthusgaser och klimatpåverkan från en sprayinhalator med HFC är minst 10 gånger större än från en pulverinhalator. Genom att välja en pulverinhalator istället för en spray minskar koldioxidavtrycket med 200–400 kg koldioxidekvivalenter per patient och år (motsvarande fyra flygresor Halmstad–Stockholm tur och retur).
- Soft mist-inhalator, SMI (Respimat), är inte drivgasburen och är därmed utifrån ett miljöperspektiv att likna vid en pulverinhalator. Särskilt fördelaktigt miljömässigt är det om förskrivning av inhalator kompletteras med recept på refill-förpackningar. En inhalator håller för minst sex byten av läkemedelsbehållare, det vill säga vid normal förbrukning förskrivs två inhalatorförpackningar i kombination med två refillförpackningar.
- Trixeo har som första sprayinhalator en ny typ av drivgas som ger produkten en miljöprofil som liknar en pulverinhalator. Vid behov av en trippelinhalator (ICS + LABA + LAMA) som spray så är därmed Trixeo det bästa valet.
Det är viktigt att inhalatorer och refiller efter slutanvändning lämnas in till apotek för destruktion eftersom dessa innehåller relativt stora mängder läkemedelsrester och drivgas.
Behandling av exacerbationer
Exacerbation är en obstruktiv försämring – utöver patientens vardagliga symtomvariationer – som är behandlingskrävande.
Exacerbation kännetecknas av ökad mängd missfärgad upphostning med andningspåverkan och eventuellt feber. CRP-stegring är måttlig och föreligger inte alltid.
Vid akut infektiös exacerbation av KOL eller vid svår akut infektionsepisod hos patient med kronisk bronkit rekommenderas antibiotikabehandling. Ju sämre lungfunktion, desto större frikostighet med antibiotika.
Ta gärna sputumodling innan behandling, alltid vid terapisvikt eller upprepade infektioner samt hos patienter med immunologisk bristsjukdom/immunosuppression. Tänk på att odla från djup upphostning för att svaret ska bli representativt.
Tänk på osteoporosprofylax även vid tätt återkommande steroidkurer.
Akutbehandling vid lindrig–måttlig KOL-exacerbation
- Saturationsmätning.
- Luftrörsvidgande inhalationsbehandling.
- I första hand med inhalationsspray och andningsbehållare (se kommentarer nedan):
beta-2-agonist, salbutamol (Ventoline Evohaler, 0,1 mg/puff), 4–10 puffar följt av ipratropiumbromid (Atrovent eller Ipravent, 20 µg/puff), 4 puffar.
3–4 andetag per puff. Kan upprepas var 20 minut under sammanlagt en timme.
- I andra hand via nebulisator:
beta-2-agonist, salbutamol (2,5–5 mg) och ipratropiumbromid (0,5 mg). Detta finns även som kombinationspreparat (t.ex. Combivent).
Kan upprepas efter 30–45 minuter.
.
- I första hand med inhalationsspray och andningsbehållare (se kommentarer nedan):
- Antibiotika (val enligt nedan) om purulent slem och något av nedanstående föreligger:
a. ökad andfåddhet.
b. ökad mängd slem.
- Eventuellt peroral steroidkur 5–7 dagar.
Akutbehandling vid svår KOL-exacerbation
- Syrgas (högst 2 liter/minut), uppmärksamma risk för koldioxidstegring!
- Luftrörsvidgande inhalationsbehandling enligt ovan.
- Prednisolon, 30–40 mg (alternativt Betapred, 3–4 mg peroralt).
- Furosemid, injektionsbehandling intravenöst vid behov.
- Antibiotika.
- Peroral kortisonkur 5–7 dagar och utökad bronkdilaterande behandling ges regelmässigt.
Kommentarer gällande inhalationsbehandling och andningsbehållare
Inhalationsbehandling sker i första hand med andningsbehållare vilket har lika god effekt som nebulisator. Först när detta testats används nebulisator.
OBS! Aldrig mer än en puff åt gången i andningsbehållaren.
För flerpatientsbruk på vårdenhet krävs en andningsbehållare som kan rengöras i diskdesinfektor och då rekommenderas Vortex.
En översikt över terapigruppens Rekommendation för andningsbehållare finns i separat dokument (PDF; översyn december 2025).
Vanligen väljs munstycke för vuxna men för vissa äldre kan mask underlätta vid behandlingen.
Antibiotika
Se även avsnittet Exacerbation av KOL i kapitel Infektionssjukdomar, Luftvägsinfektioner för behandlingstider.
OBS! Sputumodling (från djup upphostning) bör föregå behandling, särskilt vid upprepade exacerbationer och vid terapisvikt.
Förstahandspreparat
- Doxycyklin 200 mg x 1 dag 1–3, därefter 100 mg x 1.
- Amoxicillin 750 mg x 3. Angiven dos räknas som högdos och kan användas för H. influenzae med "I" (increased exposure) i odlingssvar.
Behandlingstid 5–7 dagar. Växelbruk rekommenderas.
Andrahandspreparat
Vid fynd av pseudomonas kan ciprofloxacin användas, ska föregås av resistensbestämning.
Vid terapisvikt, svåra eller recidiverande exacerbationer kan behandling med trimetoprim/sulfametoxazol (Bactrim 400 mg/80 mg) 2 x 2 (dosreduktion till 1 x 2 vid nedsatt njurfunktion) övervägas.
Amoxicillin/klavulansyra 875/125 mg x 3 är ett alternativ enbart vid penicillinresistens, se resistensbestämning. Angiven dos räknas som högdos och kan användas för H. influenzae med "I" (increased exposure) i odlingssvar.
Behandlingstid 5–7 dagar.
Överväg lungröntgen.
Äldre
För sulfametoxazol + trimetoprim (Bactrim, Eusaprim) brukar dosen reduceras redan vid måttligt nedsatt njurfunktion, se dosering ovan.
Uppföljning av KOL
Uppföljning av KOL ska ske.
Uppföljning av exacerbationer ska ske efter 4–6 veckor. Vid utskrivning efter inneliggande vård av exacerbation ska remiss skickas till sjukgymnast.
Symtom och lungfunktionen (spirometri), samt pulsoximetri vid FEV1 < 50 %. Remiss till lungmottagning om syrgasmättnad (SpO2) ≤ 90 %.
Spirometri bör göras årligen under de första fem åren efter diagnos för att identifiera den subgrupp patienter som snabbt försämras.
Rökstopp, sjukgymnastbedömning, nutritionsbedömning, utbildning (KOL-skola), osteoporosprofylax och rehabilitering inklusive arbetsterapi är viktiga åtgärder.
Regional KOL-process
Det finns en KOL-process inom Region Halland, där regionala vårdriktlinjer för KOL är framtagna.
Mer information om KOL-processen och Region Hallands övriga vårdprocesser finns på regionens sida för programområden på Vårdgivarwebben.
Aktuella vårdriktlinjer kan hittas bland regionens styrande dokument.
Kapitlet utarbetat av Terapigrupp Allergi, astma och KOL.