Definition
Hypertoni definieras som blodtryck ≥ 140/90 mmHg vid upprepade mätningar på vårdmottagning. Diagnosen kan även ställas med hjälp av ambulatorisk blodtrycksmätning (24 h blodtrycksmätning) eller hemblodtrycksmätning. För definition av olika grader av hypertoni och gränsvärden vid olika typer av blodtrycksmätning, se även Tabell 9.1.
Tabell 9.1
| Blodtrycksnivåer för definition av hypertoni | |||
| Kategori | Systoliskt (mmHg) | Diastoliskt (mmHg) | |
| Optimalt blodtryck | < 120 | och | < 80 |
| Normalt blodtryck | 120–129 | och | 80–84 |
| Högt normalt blodtryck | 130–139 | och | 85–89 |
| Mild (grad 1) hypertoni | 140–159 | och/eller | 90–99 |
| Måttlig (grad 2) hypertoni | 160–179 | och/eller | 100–109 |
| Svår (grad 3) hypertoni | ≥ 180 | och/eller | ≥ 110 |
| Isolerad systolisk hypertoni | ≥ 140 | och | < 90 |
| Hypertoni vid 24 h blodtrycksmätning | |||
| dag
natt dygn |
≥ 135
≥ 120 ≥ 130 |
och/eller
och/eller och/eller |
≥ 85
≥ 70 ≥ 80 |
| Hypertoni vid hemblodtrycksmätning | ≥ 135 | och/eller | ≥ 85 |
Sekundär hypertoni
Cirka 10–20 % av hypertonifallen utgörs av sekundär hypertoni, där det bakomliggande tillståndet ofta kan åtgärdas varvid blodtrycket normaliseras helt eller delvis. Exempel på bakomliggande orsaker kan vara:
- Primär aldosteronism – den vanligaste orsaken till sekundär hypertoni.
- Annan endokrin sjukdom – hypo- eller hypertyreos, feokromocytom, hyperparatyreoidism, Cushings syndrom, akromegali.
- Läkemedel – p-piller, antidepressiva, NSAID, steroider, erytropoetin, ciklosporin eller bupropion/naltrexon.
- Annan substans – alkohol, droger, högt intag av lakrits och/eller salt.
- Njursjukdom – njurartärstenos (aterosklerotisk eller fibromuskulär dysplasi), renal parenkymatös hypertoni.
- Obstruktiv sömnapné.
- Coarctatio aortae.
- Graviditet.
Sekundär hypertoni bör misstänkas vid exempelvis terapisvikt, svår hypertoni hos framförallt yngre personer samt vid försämrad blodtryckskontroll hos tidigare välkontrollerad patient. Observera dock att en vanlig orsak till resistent hypertoni/terapisvikt är bristande compliance.
Blodtrycksmätning
Vid kontroll av blodtryck utfört av vårdpersonal på vårdinrättning behöver blodtrycket som regel kontrolleras vid tre olika tillfällen innan diagnosen hypertoni kan ställas. Mycket höga uppmätta blodtryck (> 180/110 mmHg) bör bedömas av läkare direkt.
Ambulatorisk blodtrycksmätning under 24 timmar ger ytterligare information och vägledning för diagnos och behandling. Metoden kan användas frikostigt, såväl för att konstatera eller avfärda diagnos, som för att bedöma grad av hypertoni och för att följa upp insatt behandling.
Hemblodtrycksmätning är ett annat alternativ för diagnos och uppföljning. Vid hemblodtrycksmätning: säkerställ att apparaturen fungerar, att patienten behärskar att använda den korrekt samt informera patienten att inte på egen hand justera sin medicinering utifrån de värden som uppmäts.
Instruktioner till patienten:
- Undvik tobak eller koffein före mätningen.
- Använd överarmsmanschett, genomför mätning i sittande ställning med armen på armstöd.
- Vila 5 minuter och gör sedan två mätningar med 1–2 minuters mellanrum.
- Upprepa mätningarna morgon och kväll i 3–7 dagar.
- Beräkna medelvärde för mätningarna, exkludera första dygnet.
Ortostatiskt blodtryckstest innebär en standardiserad blodtrycksmätning följt av mätning i stående ställning efter 1 respektive 3 minuter. En ytterligare mätning efter 5–7 minuter kan vara av värde. Se Tillvägagångssätt i Vårdhandboken, avsnitt Ortostatisk prov.
Utredning
Utredningen vid konstaterad eller misstänkt hypertoni syftar till att bedöma patientens samlade kardiovaskulära risk samt att upptäcka sådant som eventuell sekundär hypertoni eller hypertoniorsakad organskada. Se delkapitel Bedömning kardiovaskulär risk.
Som minimiutredning rekommenderas, förutom anamnes och status:
- EKG för att bedöma organpåverkan, särskilt vänsterkammarhypertrofi eller tecken på ischemisk hjärtsjukdom.
- Blodprover:
-
- Na, K, krea.
- Kolesterol, LDL, HDL, TG (triglycerider fastande).
- Albumin/krea-kvot, stickprov (ALKRES).
- TSH.
- P-glukos.
- B-PEth.
-
Överväg ytterligare prover (till exempel aldosteron/reninkvot: S-aldosteron och P-renin) utifrån samsjuklighet, riskfaktorer för hjärt-kärlsjukdom och/eller misstanke om sekundär hypertoni.
Mål och målvärden
Målet med blodtrycksbehandling är att minska kardiovaskulär dödlighet och sjuklighet sekundärt till hypertonin. Detta görs genom att uppnå och vidmakthålla ett målblodtryck, om möjligt < 140/90 mmHg i de flesta fall, se Tabell 9.2. Vid mycket höga blodtryck ska behandling startas omedelbart för att sänka blodtrycket. För värdering av kardiovaskulär risk, se delkapitel Bedömning kardiovaskulär risk.
Tabell 9.2
| Målvärden för blodtrycksbehandling | ||
|
Systoliskt blodtryck (mmHg) |
Diastoliskt blodtryck
(mmHg) |
|
| Hypertoni utan andra riskfaktorer (individuell bedömning) | < 140 | < 90 |
| Hypertonipatienter < 70 år med samtidig kranskärlssjukdom* | 120–129 | < 80 |
| Hypertonipatienter ≥ 70 år med samtidig kranskärlssjukdom* | 130–139 | < 80 |
| Hypertoni vid diabetes utan komplikationer | < 140 | < 85 |
| Hypertoni vid diabetesnefropati eller annan njursjukdom med samtidig proteinuri | < 130 | < 80 |
Värdena avser mottagningsblodtryck.
*Målvärden gäller även för patienter med samtidig diabetes. |
||
Behandlingsstrategi
Val av behandlingsstrategi vid konstaterad hypertoni beror på faktorer som blodtrycksnivå/grad av hypertoni, patientens samlade kardiovaskulära risk och patientens ålder. Se delkapitel Bedömning kardiovaskulär risk.
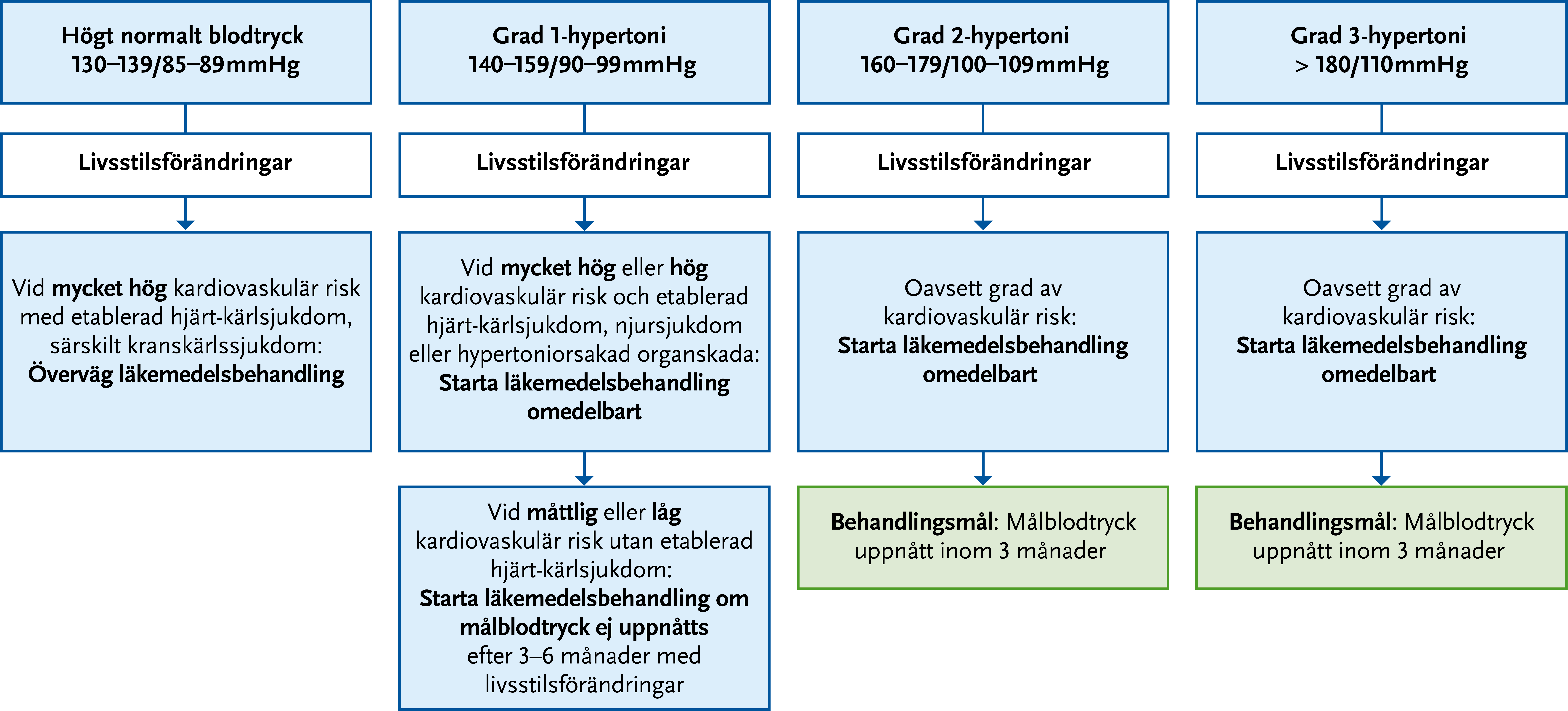
Hypertonibehandling under och efter graviditet
Högt blodtryck under och efter graviditet definieras som för icke-gravida, se Tabell 9.1 ovan.
- Högt blodtryck som upptäcks innan graviditetsvecka 20 bedöms som kronisk hypertoni.
- Högt blodtryck efter graviditetsvecka 20 bedöms som graviditetshypertoni.
- Preeklampsi definieras som högt blodtryck under graviditet samt påverkan på annat organ (exempelvis njurar med proteinuri). Högt blodtryck under graviditet är en riskfaktor för utveckling av preeklampsi.
Högt blodtryck under graviditet normaliseras ofta efter partus, men det kan ta olika lång tid för olika kvinnor. För vissa så blir det en kvarstående kronisk hypertoni.
Graviditetshypertoni och preeklampsi utgör en riskfaktor för att senare i livet utveckla en hypertoni, ibland redan inom de närmsta åren.
Hypertonibehandling inför graviditet och i tidig graviditet
Kvinnor i fertil ålder med en läkemedelsbehandlad kronisk hypertoni bör i samband med ordinarie kontroll på vårdcentral tillfrågas om eventuell graviditetsönskan för planering av medicinering.
Vid tidig graviditet ska kvinnan sättas över på behandling som tolereras under graviditet. Blodtryck följs upp och patienten uppmanas att kontakta Kvinnohälsovården för fortsatta kontroller och planering av graviditet. Målblodtryck < 140/90 mmHg.
ACE-hämmare, angiotensin-II-receptorblockerare (ARB) samt tiazider ska inte användas till gravida.
Läkemedel vid graviditet
- Förstahandsval tablett labetalol (Trandate). Startdos 100 mg x 3. Kan höjas till 400 mg x 4. Överväg kombinationsbehandling med annat preparat vid dos > 200 mg x 3. Observera att läkemedlet inte ingår i högkostnadsskyddet för läkemedel.
- Andrahandsval depottablett nifedipin (Adalat Oros). 30–60 mg x 1.
Postpartum
Vid misstanke om att kvinnan kan behöva en längre tids behandling postpartum sätts ofta enalapril in innan övrig medicinering trappas ut.
Kvinnan uppmanas att kontrollera blodtrycket vid 1–2 gånger första veckan och 1 gång i veckan under minst vecka 2–4. Vid blodtryck < 130/80 minskas dosering.
Förslag på nedtrappning labetalol
Minska dos labetalol med 100 mg/dos, det vill säga att dosering labetalol 200 mg x 3 sänks till 100 mg x 3.
Förslag på nedtrappning nifedipin
Minska dos nifedipin depottablett med 30 mg.
För läkemedelsval under amning, se Janusmed amning.
Hypertonibehandling hos äldre
- Behandlingsindikation hos äldre > 80 år med hypertoni utan övriga riskfaktorer är ett blodtryck ≥ 160/90 mmHg.
- Ortostatisk blodtrycksmätning rekommenderas hos äldre, diabetiker och patienter med andra orsaker till ortostatism.
- Vid ortostatism bör behandlingen baseras på stående blodtryck.
- Vid ortostatism rekommenderas i första hand dosjustering.
- Beakta att tiaziddiuretika har sämre effekt vid eGFR < 30 ml/min.
Livsstilsförändringar/icke-farmakologisk behandling
Livsstilsförändringar är den primära åtgärden för att sänka blodtrycket och minska den kardiovaskulära risken, oavsett om behandling med läkemedel inleds samtidigt eller ej.
Utifrån behov rekommenderas även interventioner enligt Tabell 9.3.
Tabell 9.3
| Livsstilsförändringar | |
| Intervention | Förväntad blodtryckssänkning |
Viktminskning
(mål BMI ≤ 25) |
5–10 mmHg per 10 kg viktminskning |
Saltrestriktion
(mål < 6 g NaCl dagligen) |
2–8 mmHg |
Ökad fysisk aktivitet
(rask promenad ≥ 30 min dagligen) |
4–9 mmHg |
| Minskat intag av alkohol | 2–4 mmHg |
För ytterligare information om livsstilsförändringar, se kapitel Prevention och behandling vid ohälsosamma levnadsvanor.
Läkemedelsbehandling
Läkemedelsval vid hypertonibehandling påverkas av samsjuklighet, riskfaktorer, biverkningar och patientens önskemål. Som regel inleds behandlingen med två olika läkemedel, men vid blodtryck < 150 mmHg, låg kardiovaskulär risk eller ålder > 80 år kan initial monoterapi övervägas. Se delkapitel Bedömning kardiovaskulär risk.
Vid diabetes och/eller njursvikt rekommenderas ACE-hämmare eller ARB i första hand. Vid KOL kan kalciumantagonist vara att föredra på grund av viss bronkdilaterande effekt.
Överväg betablockare i alla situationer om särskild indikation för sådan behandling finns, exempelvis ischemisk hjärtsjukdom, hjärtsvikt, förmaksflimmer, migrän.
ACE-hämmare, ARB, kalciumantagonist och tiaziddiuretika ger var för sig en likartad sänkning av blodtrycket på cirka 10/5 mmHg.
Tabell 9.4
| Behandlingstrappa vid hypertoni | ||
| Behandlingssteg | Läkemedelsval | Kommentar |
| Steg 1 | Inled med två läkemedel (gärna kombinationstablett):
ACE-hämmare eller ARB och kalciumantagonist eller tiazid* |
Överväg monoterapi vid:
Blodtryck < 150 mmHg och låg kardiovaskulär risk
eller
skör patient/patient > 80 år
Om blodtrycksmål inte uppnåtts inom tre månader (utvärdera följsamhet), gå vidare till behandlingssteg 2.
Kontrollera Na, K och kreatinin 2–4 veckor efter nyinsättning av ACE-hämmare och ARB. |
| Steg 2 | ACE-hämmare eller ARB
och kalciumantagonist
och
tiazid* |
Om blodtrycksmål inte uppnåtts efter tre månader (utvärdera följsamhet), gå vidare till behandlingssteg 3.
|
Steg 3
(Resistent hypertoni) |
Behandling enligt behandlingssteg 2 och lägg utifrån samsjuklighet till något av följande:
|
I selekterade fall:
Överväg remiss till specialiserad mottagning för kompletterande utredning/behandling |
* Vid GFR < 30 ml/min, ersätt tiazid med loopdiuretika.
Tabellen är modifierad efter ESCH/ESH Guidelines 2018. |
||
Läkemedelsval
ACE-hämmare:
- Enalapril: Läkemedelsmallar från Terapigrupp Hjärta-kärl finns för 5 mg, 10 mg, 20 mg.
- Enalapril + hydroklortiazid: Läkemedelsmall från Terapigrupp Hjärta-kärl finns för 20 mg + 12,5 mg x 1.
ARB:
- Losartan: Läkemedelsmallar från Terapigrupp Hjärta-kärl finns för 50 mg, 100 mg.
- Losartan + hydroklortiazid: Läkemedelsmallar från Terapigrupp Hjärta-kärl finns för 50 mg + 12,5 mg, 100 mg + 25 mg.
- Kandesartan: Läkemedelsmall finns från Terapigrupp Hjärta-kärl för 8 mg, 16 mg.
- Kandesartan + hydroklortiazid: Läkemedelsmall från Terapigrupp Hjärta-kärl finns för 32 mg + 12,5 mg.
Observera att det är viktigt att tillfälligt göra uppehåll i behandling med ACE-hämmare och ARB i samband med dehydrering. Risk för uttalad hypotoni och/eller njursvikt. Risken är ännu större vid nedsatt njurfunktion.
Tiaziddiuretika:
- Hydroklortiazid: Läkemedelsmall från Terapigrupp Hjärta-kärl finns för 25 mg.
- Bendroflumetiazid (Salures): Läkemedelsmallar från Terapigrupp Hjärta-kärl finns för 2,5 mg, 5 mg.
Tiazider ger ökad känslighet vid solexponering på grund av fotosensibilisering. Informera patienten om vikten av att begränsa solexponering.
Vid eGFR < 30 ml/min har tiazider sämre effekt.
Kalciumantagonist:
- Amlodipin: Läkemedelsmall från Terapigrupp Hjärta-kärl finns för 5 mg.
Betablockerare:
- Metoprolol: Läkemedelsmall från Terapigrupp Hjärta-kärl finns för 50 mg, 100 mg.
Utsättning av betablockerare ska ske genom uttrappning (gäller även kalciumantagonister vid samtidig kranskärlssjukdom).
Aldosteronantagonist:
- Spironolakton, 25–50 mg x 1, läkemedelsmall från Terapigrupp Hjärta-kärl finns för 25 mg.
Alfareceptorblockerare:
- Doxazosin: Läkemedelsmall från Terapigrupp Hjärta-kärl finns för 4 mg.
Kapitlet utarbetat av Terapigrupp Hjärta-kärl.